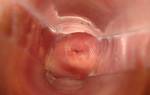
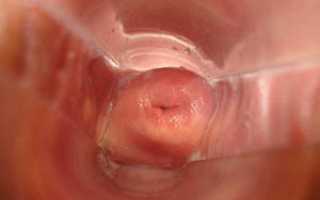
Лейкоплакия вульвы – поражение слизистых оболочек нижнего отдела половых органов, характеризующееся утолщением и разной степенью ороговения покровного эпителия.
Лейкоплакия может развиваться не только на влагалищной части шейки матки, но и в области вульвы (наружные половые органы женщины) и слизистой оболочки влагалища. Обычно лейкоплакия протекает бессимптомно и чаще всего обнаруживается при гинекологическом исследовании по поводу других заболеваний или при профилактических осмотрах.
Лейкоплакия имеет вид пленок и бляшек белого, серовато-белого цвета (иногда с перламутровым оттенком), они плоские или слегка возвышаются над поверхностью окружающей слизистой оболочки, могут быть небольшого размера или распространяться на всю вульву. Возникает лейкоплакия вульвы в основном у женщин старше 60 лет. Иногда лейкоплакия вульвы протекает бессимптомно, но в большинстве случаев проявляется сильным и мучительным зудом в области наружных половых органов.
Зуд:
- становится сильнее ночью, при физической нагрузке, а также в случае перегревания
- провоцирует расчесы и ссадины
- может дополняться чувством жжения, ощущением, что по коже «ползают мурашки»
- повышает раздражительность, может привести к депрессии
- приводит к нарушению сна
Окончательно причину лейкоплакии вульвы не установили. Заболевание связывают с дефицитом в организме эстрогенов, гормонов коры надпочечников, а также инволюционной перестройкой морфологических и функциональных свойств слизистой оболочки половых органов.
Лейкоплакия может быть симптомом таких хронических воспалительных процессов как сифилис, туберкулез, микозы. В развитии лейкоплакии имеет также значение наследственная предрасположенность.
Одним из факторов риска появления лейкоплакии вульвы является сахарный диабет.
Виды лейкоплакии вульвы
Выделяют плоскую и бородавчатую (лейкокератоз) формы лейкоплакии. Гистологически при простой форме лейкоплакии отмечается утолщение многослойного плоского эпителия за счет базального и зернистого слоев, явления паракератоза и ороговения (гиперкератоз).
Диагностика
Основная цель диагностики лейкоплакии – определение характера лейкоплакии: простая или с проявлениями базально-клеточной гиперактивности и атипии клеток. Особую настороженность в отношении активной пролиферации и атипии вызывают лейкоплакии с бородавчатой поверхностью.
Для диагностики лейкоплакии вульвы требуется:
- Консультация врача гинеколога
- Лабораторные методы исследования:
- анализ крови на сахар
- цитологическое исследование мазков-отпечатков с наружных половых органов
- Инструментальные методы исследования:
- вульвоскопия (осмотр наружных половых органов при увеличении в десятки раз)
- биопсия с последующим гистологическим исследованием полученного материала
Лечение
Лечение лейкоплакий с признаками базально-клеточной гиперактивности и атипией сводится к их иссечению; успешно применяется лазерная терапия.
При простых лейкоплакиях допускается тщательное наблюдение с обязательным кольпоскопическим контролем. Одновременно проводят лечение воспалительных процессов, эндокринных и других расстройств. У женщин пожилого возраста с простыми лейкоплакиями вульвы применяют мази, содержащие небольшие количества эстрогенов. При лейкоплакиях, сопровождающихся зудом, эффективны теплые сидячие ванны, мазь с гидрокортизоном.
Лейкоплакия шейки матки (ЛШМ) — гинекологическое заболевание, которое характеризуется ороговением эпителиальных клеток шейки матки. В этиологии заболевания выделяют экзогенные (химические, травматические, инфекционные) и эндогенные (проблемы с иммунной системой, нарушения в гормональном гомеостазе) факторы. В большинстве случае появлению лейкоплакии шейки матки предшествовали различные воспаления матки и придатков. Кроме того, значительную роль в возникновении заболевания играют различные травматические и химические воздействия. В группе риска заболевания ЛШМ оказываются зачастую женщины с различными нарушениями менструального цикла, псевдоэрозиями шейки матки и заболеваниями половых органов.
Формы лейкоплакии шейки матки
Выделяют две формы заболевания:
- Простая лейкоплакия шейки матки. Данная форма патологии причисляется к фоновым изменения — паракератозу или гиперкератозу. Во время диагностики обнаруживается ороговение и существенное утолщение слоев эпителия;.
- Пролиферативная форма. Характерными симптомами этой формы являются пролиферация и дифференцировка всех слоев шейки матки, а также появление новых атипичных структурных элементов. Врачи рассматривают эту форму патологии как предраковое состояние.
Профилактика лейкоплакии шейки матки
Профилактика лейкоплакии шейки маткиПредотвратить появление и усугубление заболевания вполне возможно. Для этого необходимо соблюдать ряд профилактических мер. В частности, следует своевременно лечить инфекционные и воспалительные процессы. А также эрозию шейки матки. Кроме того, стоит также исключить аборты, а также травмы матки во время проведения гинекологических операций и родов. Поскольку одним из симптомов заболевания может стать нарушение менструального цикла, женщинам с такой патологией необходимо наблюдаться у врача гинеколога-эндокринолога.
Большую роль в профилактике болезни играют регулярные гинекологические осмотры и вакцинация против ВПЧ. Определенные профилактические мероприятия следует соблюдать уже и после лечения. А именно, пациентка должна каждые полгода посещать процедуру кольпоскопии, а также сдавать анализы на ВПЧ и исследования мазка на онкоцитологию.
Прогноз при лейкоплакии шейки матки
Когда лейкоплакию шейки матки диагностируют у молодой нерожавшей женщины, выбираются щадящие методы лечения патологии, которые бы не стали причиной появления рубцов на шейке матки. А именно, в этом случае используют такие методы лечения, как лазерная вапоризация, химическая коагуляция, радиохирургическое лечение, криодеструкция. Если после лечения не возникни атипии, были устранены фоновые факторы, не была обнаружена папилломавирусной инфекция, то прогноз для здоровья пациентки оказывается благоприятным. Однако при сохранение первопричины патологии, возможно ее манифестное течение и даже переход в цервикальный рак. Поэтому очень важно наблюдаться у гинеколога, не пропуская осмотры раз в полгода.
Причины лейкоплакии шейки матки
Причины возникновения заболевания изучены не в полной мере. Тем не менее, можно выделить основные факторы, которые чаще всего вызывают данное патологическое состояние. В большинстве случае болезнь становится последствием травм или даже царапин шейки матки, инфекций. Что касается инфекций, то к ним относятся прежде всего следующие: уреаплазмоз, хламидиоз, микоплазмоз, трихомониаз, бактериальный вагиноз, гонорея, молочница. В редких случаях патология развивается на фоне рака или дисплазии шейки матки.
Симптомы лейкоплакии шейки матки
В подавляющем количестве случаев лейкоплакия шейки матки не проявляется совершенно никакими симптомами, поэтому обнаружить ее удается исключительно во время осмотра у врача-гинеколога. Тем не менее, если заболевание развивается на фоне инфекционной болезни, то могут проявляться различные симптомы, в том числе выделения из влагалища, боли во время секса, зуд половых органов. Кроме того, женщина обычно чувствует дискомфорт и неприятное жжение. Если заболевание распространилось и на вульву, возможен сильный зуд, что приводит к мелким ссадинам, царапинам и расчесам. В редких случаях могут появляться кровяные выделения сразу после полового акта.
Диагностика лейкоплакии шейки матки
Для диагностирования заболевания используют следующие методы:
- Гинекологический осмотр с зеркалом. Именно во время него зачастую и обнаруживаются клинические проявления болезни. А именно, осмотр на кресле с помощью зеркал помогает обнаружить белесый налет в виде бляшек и пятен разного размера, которые принимают овальную форму, имеют выраженные контуры. Их поверхность может быть покрыта ороговевшим эпителием;
- Кольпоскопия. Эта методика применяется специального для того, чтобы детализировать сведения, полученные во время гинекологического осмотра. А именно, врач уточняет размеры и характер поражения шейки матки. Данная процедура позволяет увидеть белые бляшки, их точные и ровные контуры, отсутствие сеточки кровеносных сосудов. Кольпоскопия позволяет установить размер лейкоплакии шейки матки, который может варьироваться от одной точки до обширной зоны;
- Соскоб шейки матки. Позволяет обнаружить скопления эпителиальных клеток, которые имеют признаки гипер- или же паракератоза. Безъядерные ороговевшие чешуйки обычно указывают на гиперкератоз. При паракератозе обнаруживается усиление окраса и плотности цитоплазмы мелких клеток. Для более детальной диагностики врачи используют гистологическое исследование тканей экзорцервиса и ножевую биопсию шейки матки. Именно эти два исследования направлены на выявление предракового состояния. Чтобы исключить рак шейки матки применяют выскабливание цервикального канала;
- Клинико-лабораторные тесты. Назначаются микроскопические тесты, иммунологические и гормональные исследования, типирование ВПЧ и бактериологическое исследование мазка;
- В некоторых случаях пациенткам требуется консультация эндокринолога.
Лечение лейкоплакии шейки матки
Удаление лейкоплакии шейки матки предусматривает использование целого арсенала методик, самыми применяемыми из которых являются:
- криогенное воздействие;
- диатермокоагуляция;
- высокоинтенсивное лазерное излучение;
- медикаментозные методы.
Нередко ЛШМ развивается на фоне воспалительных процессов во влагалище или же в вульве.
Поэтому перед началом лечения необходимо устранить воспаление. Для этой цели применяются антибактериальные, противогрибковые, противохламидийные и противовирусные препараты. Во время лечения пациентка должна отказаться на 4-6 недель от половой жизни. Точный срок зависит от того, насколько быстро произойдет восстановление всех поврежденных тканей шейки матки.
Если вас интересует, как лечить лейкоплакию шейки матки, то обратите внимание, что зачастую данную патологию рассматривают как доброкачественный процесс. Однако стоит здесь отметить, что появление во время исследования атипичных клеток может свидетельствовать все же о предраковом процессе. Окончательное заключение врач сможет дать только после проведения биопсии. Поэтому настоятельно рекомендуем подобрать на нашем сайте клинику и записаться на диагностическое обследование, чтобы можно было определиться со схемой лечения.
Химические коагулянты
В этой группе препаратов для лечения патологии в первую очередь выделяют солковагин, состоящий из смеси неорганических и органических кислот. Этот препарат оказывает коагулирующее воздействие на эпителий. При этом глубина его проникновения в ткани может достигать 2,5 миллиметра. Лечение данным препаратом совершенно безболезненно, а эффективность его применения составляет около 73%.
Диатермокоагуляция
Это самый распространенный и наиболее часто применяемый метод избавления от патологии. Однако клинические исследования показывают, что, к сожалению, метод далеко не всегда дает положительные результаты. Более того, он может вызвать ряд побочных эффектов:
- эндометриоз;
- обострение воспаления придатков матки;
- болевой синдром;
- нарушение менструаций;
- рецидив заболевания.
Криотерапия
Данная методика лечения считается сегодня одной из самых эффективных, что совершенно неудивительно. Она предполагает воздействие на патологические участки тканей интенсивным лазером, что приводит к их некрозу. Осуществляется процедура контактно, за один раз и довольно быстро — всего за 2-5 минут. Достоинства криотерапии бесспорны: безболезненность процедуры и проведение ее в амбулаторных условиях. Однако есть у данной методики и свои недостатки — возможен рецидив заболевания, в особенности при нарушении менструального цикла.
Лазеркоагуляция
Высокоэффективная методика, позволяющая безболезненно, бесконтактно, бескровно и асептично провести коагуляцию патологических участков тканей. При этом на поверхности тканей образовывается тонкая пленка, которая препятствует проникновению инфекций. Данную методику можно применять даже для лечения обширного поражения тканей матки и влагалища. В этом случае сначала проводится лазерная коагуляция шейки матки, после чего непосредственно само удаление эпителия.
Стоит также отметить, что в некоторых случаях не удается обойтись без хирургического вмешательства. А именно, операция понадобится, если наблюдается деформация шейки матки. Для лечения патологии в таком случае применяют ножевую, а также лазерную конизации, реконструктивно-пластическую операцию, конусовидную или клиновидную ампутацию шейки матки.
Конечно, сегодня медицина предлагает большой выбор методик лечения лейкоплакии шейки матки. Тем не менее, к выбору определенного метода, который подойдет именно в данной ситуации, необходимо подходить очень внимательно. К тому же, следует знать, что ни один из методов лечения патологии не совершенен, поэтому во многих случаях приходится использовать комбинированное лечение.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Информация в статье предоставлена для ознакомления и не является руководством к самостоятельной диагностике и лечению. При появлении симптомов заболевания следует обратиться к врачу.
Лейкоплакия шейки матки – это доброкачественное заболевание, при развитии которого происходит увеличение толщины и ороговение плоского эпителия. У большинства женщин оно протекает бессимптомно, не вызывая боли или других неприятных ощущений. Поэтому заболевание обнаруживают в основном на профилактических осмотрах. При распространении лейкоплакии у женщины могут появиться обильные белые выделения и боль во время полового акта, но эти симптомы встречаются и при других заболеваниях.
Что такое лейкоплакия шейки матки
Ороговение клеток кожи – это физиологический процесс, который развивается под воздействием окружающей среды. Ороговевшие клетки утолщаются и становятся более упругими. Они защищают нижние слои кожи от повреждений, проникновения инфекций и пересыхания. Чаще всего ороговение клеток происходит на руках и ступнях.
Ороговение клеток слизистых оболочек не является нормальным процессом, в частности лейкоплакия шейки матки – это ороговение эпителиальных клеток ее слизистой оболочки. Ороговевшие клетки утолщаются и меняют свою структуру, и на их месте постепенно появляются роговые чешуйки. В результате на влагалищной стороне шейки матки образуются белесые участки, которые врач может увидеть во время гинекологического осмотра.
По разным данным, лейкоплакия развивается у 1% женщин и занимает чуть больше 5% среди всех патологий шейки матки. В редких случаях она может перерасти в рак. При этом у женщин часто обнаруживают и другие факторы риска развития рака, например, инфицирование вирусом папилломы человека.
Виды заболевания
Лейкоплакию шейки матки разделяют на несколько видов по степени распространенности и характеру изменения структуры клеток.
Лейкоплакия может быть:
- точечной (очаговой) – образуется один очаг на шейке матки;
- обширной – образуется несколько очагов или поражается вся поверхность шейки матки.
Точечная лейкоплакия – это легкая форма заболевания, при которой происходит поражение только поверхностных тканей небольшого участка. При обширной лейкоплакии у пациентки может быть поражена вся поверхность шейки матки, а также могут присутствовать очаги на стенках влагалища. У некоторых пациенток обширная лейкоплакия сочетается с гипертрофией шейки матки, что увеличивает вероятность развития онкологии.
По морфологическим особенностям лейкоплакия бывает:
- Простая – доброкачественная форма, которая не относится к предраковому состоянию из-за отсутствия атипичных клеток. При диагностике обнаруживают плоские очаги белесого цвета.
- Чешуйчатая (бородавчатая) – очаги заболевания имеют плотную, неоднородную структуру и поднимаются над здоровым эпителием.
- Эрозивная – на патологических очагах появляются трещины и эрозия (изъязвление), из-за чего при прикосновении возникает кровотечение.
При простой лейкоплакии происходит утолщение и ороговение верхних слоев эпителия. При чешуйчатой и эрозивной поражаются все слои. Также на этих стадиях могут образовываться атипичные клетки
Причины лейкоплакии шейки матки
Специалисты выделяют много факторов, которые повышают риск развития данной патологии. Одной из наиболее распространенных причин заболевания считается гормональный дисбаланс, в частности дефицит прогестерона и гиперпродукция эстрогена. Также большую роль играет наследственная предрасположенность, воспалительные заболевания и вирус папилломы человека. Установлено, что некоторые мутации генов могут провоцировать патологические изменения эпителия.
Причинами развития лейкоплакии считаются:
- Эндокринные заболевания. Процессы деления и обновления клеток слизистой оболочки шейки матки зависят от гормонального фона, поэтому при его изменении может развиваться лейкоплакия.
- Нарушение работы иммунной системы может привести к ослаблению иммунного барьера эпителиальных клеток, что делает их более уязвимыми к повреждениям и повышает риск развития лейкоплакии.
- Инфекционные, вирусные и воспалительные (кольпит, вагинит) заболевания половых органов могут неблагоприятно влиять на клетки слизистой оболочки, провоцировать чешуйчатое отслоение и развитие патологических процессов.
- Механическое повреждение шейки матки при половой близости, во время родов или аборта, обследований и лечебных процедур.
Основными причинами ороговения эпителиальных клеток являются гормональные нарушения, а также инфекционные и воспалительные болезни репродуктивной системы. Иногда лейкоплакия развивается на фоне дисплазии шейки матки.
Симптомы лейкоплакии шейки матки
У большинства женщин лейкоплакия шейки матки развивается бессимптомно. Заболевание может длительное время прогрессировать, не вызывая ни боли, ни дискомфорта. В таких случаях диагностировать его можно только во время профилактического осмотра у гинеколога. Симптомы появляются только у 30% женщин, как правило, с чешуйчатой и эрозивной формами лейкоплакии.
Симптомами заболевания могут быть:
- обильные влагалищные выделения белого цвета;
- зуд, дискомфорт в паховой области;
- боль во время полового контакта;
- контактные кровотечения, возникающие при половом акте и медицинском осмотре.
Эти симптомы могут появляться и при других женских заболеваниях. Основываюсь только на них, поставить правильный диагноз нельзя. Для этого нужно пройти гинекологический осмотр и сдать анализы.
Лейкоплакию обнаруживают в основном при профилактических осмотрах и обращениях женщин по поводу других нарушений, например, задержек менструального цикла. В таких случаях обе проблемы могут быть вызваны гормональным дисбалансом.
Последствия лейкоплакии шейки матки
Многие боятся, что лейкоплакия – это уже рак. На самом деле это доброкачественное заболевание. При лейкоплакии происходит ороговение и разрастание клеток многослойного эпителия. При этом атипичные клетки появляются очень редко. Вероятность развития рака увеличивается только на фоне других факторов риска, например, инфицирования вирусом папилломы человека.
Диагностика заболевания
Для выявления лейкоплакии шейки матки и других заболеваний в гинекологии применяют методы лабораторной и инструментальной диагностики. Во время первой консультации врач проводит гинекологический осмотр, узнает жалобы пациентки и изучает анамнез.
При подозрении на лейкоплакию акушер-гинеколог может назначить:
- Кольпоскопию – осмотр шейки матки при многократном увеличении с помощью кольпоскопа. Позволяет оценить состояние эпителия, а также проверить наличие патологических изменений в тканях, сделав пробу с раствором уксуса и йода;
- Микробиологическое исследование мазков – анализ на наличие возбудителей инфекционно-воспалительных заболеваний;
- Цитологическое исследование – анализ, который позволяет выявить ороговевшие чешуйки, характерные для лейкоплакии;
- Тест на ВПЧ – анализ мазка методом ПЦР на вирус папилломы человека;
- Биопсию с гистологией – исследование образца ткани, которое позволяет установить точный диагноз, а также в случае выявления лейкоплакии определить ее форму.
Диагностировать лейкоплакию врач может во время осмотра с зеркалами. Для нее характерно образование на шейке матки очагов ороговевших клеток белесого цвета. На ранних стадиях они имеют однородную структуру, а на более поздних могут возвышаться над основной тканью, иметь трещины и язвы, кровоточить при касании.
Другие обследования являются дополнительными. Они помогают определить причину лейкоплакии и выявить сопутствующие заболевания.
Как лечить лейкоплакию шейки матки?
Целью лечения лейкоплакии шейки матки является устранение очагов патологически измененного эпителия. Для этого применяют разные методы малоинвазивной хирургии. Они, как правило, малотравматичны и позволяют сохранить репродуктивную функцию.
Методы лечения лейкоплакии шейки матки:
- Консервативная терапия. Применяют препараты для химической коагуляции на основе различных кислот. Если лейкоплакия вызвана гормональными нарушениями, также назначают препараты для коррекции уровня гормонов.
- Радиоволновая хирургия – это безболезненный, бескровный метод лечения лейкоплакии шейки матки. Во время процедуры разрушаются только патологически измененные клетки, при этом здоровые ткани не страдают, а форма шейки матки сохраняется. Деструкция происходит в результате воздействия на клетки высокочастотных радиоволн и выделения тепла, возникающего в результате сопротивления обрабатываемых тканей. На конце электрода образуется энергия, которая активирует формирование энергии внутри клетки, что приводит к разрушению ее структуры.
- Лечение лазером – также безболезненная и бескровная методика, которая предусматривает воздействие на пораженные клетки инфракрасным излучением, сконцентрированным в невидимом луче. При обширной лейкоплакии ее иногда проводят в два этапа.
- Хирургическое лечение – при обнаружении признаков злокачественного перерождения лейкоплакии применяют конизацию и удаление шейки матки. Данные оперативные методы приводят к травматизации мягких тканей, но позволяют сохранить репродуктивную функцию.
Выбор метода лечения зависит от степени лейкоплакии шейки матки, наличия сопутствующих патологий, возраста пациентки и других индивидуальных особенностей. Наиболее часто применяют малоинвазивную хирургию, криодеструкцию и прижигание. Эти методы позволяют провести лечение в амбулаторных условиях, избежать травматизации здоровых тканей и сократить реабилитационный период.
Также врач может назначить медикаментозную терапию. Если лейкоплакия появилась на фоне инфекционного или воспалительного заболевания, сначала нужно будет вылечить его. При эндокринных нарушениях может понадобиться гормональная терапия.
Профилактика лейкоплакии шейки матки
Профилактика лейкоплакии шейки матки основана на предупреждении и устранении причин, повышающих риск развития заболевания.
Специалисты рекомендуют:
- регулярно проходить профилактические осмотры у гинеколога;
- своевременно лечить все воспалительные и инфекционные заболевания;
- использовать контактные методы контрацепции для защиты от инфекционных заболеваний и нежелательной беременности;
- проводить вакцинацию от вируса папилломы человека;
- контролировать гормональный фон.
Лейкоплакия является достаточно редким заболеванием, но полностью исключить вероятность ее развития нельзя. Поэтому гинекологи советуют регулярно проходить профилактические осмотры.
Реабилитация после лечения лейкоплакии
Хирургическое лечение лейкоплакии шейки матки, как правило, проводят в амбулаторных условиях. Пациентка может покинуть клинику и вернуться домой в день проведения процедуры.
Реабилитационный период составляет около двух месяцев. В это время женщинам рекомендуют придерживаться определенных правил.
В течение месяца после проведения операции пациентке не рекомендуют:
- вступать в половые контакты;
- принимать горячую ванну, посещать баню;
- проводить спринцевание;
- использовать тампоны во время менструации;
- поднимать тяжелые предметы и проводить изнуряющие тренировки.
Для контроля за состоянием и заживлением эпителия шейки матки нужно регулярно посещать акушер-гинеколога. При необходимости он может назначить дополнительную медикаментозную терапию.
Лейкоплакия шейки матки и беременность
При обнаружении лейкоплакии специалисты рекомендуют сначала провести лечение и пройти реабилитационный период, а потом уже планировать зачатие. Если же заболевание обнаружили во время беременности, его лечение в большинстве случаев переносят на послеродовой период. Заболевание не может передаться плоду или вызвать серьезные осложнения беременности. Опасность заключается в том, что на фоне изменения гормонального фона повышается риск развития лейкоплакии и перерождения в злокачественную опухоль.
Часто задаваемые вопросы:
1. Опасна ли лейкоплакия шейка матки?
Лейкоплакия шейки матки – это доброкачественное заболевание, при котором происходит ороговение клеток эпителия. Иногда при прогрессировании лейкоплакии могут появляться атипичные клетки. Вероятность развития рака невысокая, но он она увеличивается при инфицировании ВПЧ и наличии других факторов риска.
2. Какой врач занимается лечением лейкоплакии?
Лечение лейкоплакии шейки матки проводит врач акушер-гинеколог. При необходимости проведения оперативного лечения он может перенаправить пациентку к гинекологу-хирургу.
3. Нужна ли операция при лейкоплакии?
При лейкоплакии операция нужна не всегда. Способ лечения зависит от распространенности лейкоплакии и степени изменения клеток. При простой лейкоплакии может быть рекомендовано наблюдение и/или медикаментозная терапия. При необходимости удаления клеток врач может назначить радиоволновое или лазерное лечение, а также конизацию или удаление тканей шейки матки.
5. Лейкоплакия шейки матки – это рак?
Лейкоплакия шейки матки – это доброкачественное заболевание, которое не является раком. Вероятность развития рака повышается в редких случаях, если женщина инфицирована ВПЧ и имеет другие факторы риска. При этом основной причиной выступает не лейкоплакия, а другие нарушения.
Заболевание слизистой в ротовой полости, которое сопровождается утолщением и ороговением, в медицине называют лейкоплакией. Данное заболевание имеет три места локализации — слизистую щек, поверхность языка и уголки рта. Наиболее часто встречается у мужчин в возрасте 30-40 лет, а статистические данные утверждают, что после 50 лет болезнь диагностируется у 1% населения земного шара, причём мужчины болеют ею вдвое чаще.
Симптомы лейкоплакии языка
Лейкоплакия представляет собой бляшки белого или сероватого цвета, которые имеют различные места локализации и могут достигать размеров 1 см. Ороговения не присуще клеткам слизистой, поэтому такое их перерождение считается патологическим.
На первых этапах болезнь протекает практически бессимптомно и вяло, поэтому может быть не замечена пациентом в течение длительного времени. Но и на более поздних этапах – не вызывают сильного дискомфорта: пациент лишь чувствует зуд и небольшое жжение.
Лишь войдя в полную силу, она вызывает болезненные ощущения во время разговора и еды. Поэтому лейкоплаксия языка на первый взгляд может показаться довольно безобидной, ведь при соблюдении правил гигиены и устранении причин — симптомы вполне могут исчезнуть. Однако её коварство заключается в том, что наблюдаются нередкие случаи перерождения лейкоплакии в онокозаболевания. Заподозрив у себя лейкоплакию языка, фото которой напоминает красную волчанку или плоский лишай, стоит не затягивать с походом к врачу, поскольку только опытный мастер сможет распознать болезнь и поставить правильный диагноз.
Особый вид заболевания — лейкоплакия языка волосистая, которая встречается у людей, болеющих СПИДом. Внешне такой вид болезни напоминает волоски, которые в ротовой полости образуются путём разрастания нитевидных сосочков, что сопровождается утолщением слизистой спинки языка. Данный вид считается одним из первых признаков, которые указывают на наличие у пациента ВИЧ.
Причины возникновения болезни
Данное заболевание считается реакцией организма на негативные внешние раздражители и внутренние факторы:
- курение — дым и смолы становятся причиной разрушения слизистой;
- чрезмерное употребления алкоголя травмирует слизистую;
- запущенные, требующие лечения зубы легко переносят инфекции на слизистую языка;
- длительная нехватка в организме витаминов комплекса А или В;
- воспалительные процессы, возникшие в ротовой полости;
- травмы языка, которые становятся вратами для инфекции;
- вредные условия труда — вдыхание пыли, порошков и т.д.;
- как побочное действие некоторых сильнодействующих лекарственных препаратов;
- ослабленный иммунитет.
Лечение лейкоплакии языка
Сложность лечения данного заболевания заключается в том, что она зависит от опыта специалиста: пораженные зоны языка крайне стойки к терапии, поэтому неправильно поставленный диагноз и отсутствие правильного лечения усугубляют ситуацию. Практикующие врачи московской клиники Имлантмастер дают своим пациентам благоприятный прогноз на лечение, поскольку имеют в своём арсенале современные методы диагностики и специальное оборудование, позволяющее провести необходимые лечебные процедуры.
Для своевременного выявления болезни, её диагностирование в данной клинике проводится в следующей последовательности:
- первый осмотр языка и всей ротовой полости на предмет выявления очагов болезни;
- цитологический анализ биологического материала;
- сравнение данных цитологического анализа с выводами врача при первичном осмотре — подтверждение или опровержение лейкоплаксии;
- гистологический анализ — позволяет определить продолжительность , характер и течение заболевания.
От того, насколько быстро будет поставлен правильный диагноз и на какой его стадии пациент обратился к врачу — зависит эффективность и скорость лечения. Удаление новообразований в Имплантмастер проводят с помощью современного оборудования с применением инновационных технологий с помощью:
- лазерного иссечения и коагуляции — без рубцов, шрамов и порезов;
- криохирургии — вымораживания очагов с помощью низких температур;
- фотодинамической терапии — для удаления используется лазерное оборудование в сочетание с препаратами хлоринового ряда.
Последний наиболее безопасный и эффективный метод — не имеет побочных действий и повышает иммунитет больного, поэтому его широко применяют в клинике Имплантмастер. При своевременном выявлении лейкоплакии языка, лечение болезни в этой стоматологии гарантированно приведёт к полному выздоровлению. Её специалисты подбирают для своих пациентов индивидуальную схему лечения, которая способствует удалению очагов поражения, в сочетание с комплексной терапией.
Что такое «склерозирующий лихен» (СЛ)?
СЛ — это хроническое воспалительное заболевание кожи как правило половых органов у мужчин и женщин, причины которого еще далеко не полностью изучены и известны. Однако на сегодняшний день ясно, что если СЛ не лечить, то это заболевание приводит к рубцовым изменениям половых органов, которые могу вызвать серьезные проблемы. У мужчин может, в частности, развиться сужение крайней плоти (фимоз) и затруднения при открытии головки полового члена. В более тяжелых случаях возможно образование сужения (стриктуры) наружного отверстия уретры и ладьевидной ямки (самая ближайшая к наружному отверстию часть мочеиспускательного канала), что приводит к расстройствам мочеиспускания и нарушению оттока мочи. Подобные изменения могут стать причиной снижения качества жизни, а иногда и привести к таким осложнениям как инфекция мочевых путей (пиелонефрит, цистит), расширение полостной системы почек(гидронефроз), мочекаменная болезнь. Кроме этого, тяжелые формы СЛ считаются предрасполагающими состояниями для развития рака полового члена.
Какие синонимы заболевания может употребить Ваш врач, имея в виду СЛ?
Несколько синонимов может использоваться для описания СЛ. Как правило названия диагноза СЛ могут различаться в зависимости от специальности врача и места расположения поражения кожи. Например, гинекологи часто используют термин «крауроз вульвы», дерматологи — «склероатрофический лихен», урологи — «облитерирующий ксеротический баланит». В 1976 году Международное общество по изучению заболеваний вульвы и влагалища (ISSVD) рекомендовало при описании данного заболевания использовать термин «склеротический лихен». К данной рекомендации гинекологов в 1995 году присоединилась Американская Академия Дерматологии (AAD).
На сегодняшний день, к сожалению, ни одна из профессиональных урологических ассоциаций не пришла к единству в использовании термина «склерозирующий лихен» (лат.: lichen sclerosus). В России в большинстве учебных заведений СЛ вообще не преподается обучающимся урологам как самостоятельная форма воспаления головки и крайней плоти полового члена. В связи с этим многие урологи просто не знают ни симптомов этого заболевания, ни методов его лечения. Очень часто нам приходится сталкиваться с ситуациями, когда больных СЛ лечили антибиотиками в виде системной и местной терапии от «банального баланопостита», «грибкового баланопостита», «герпеса», «хламидиоза», «приобретенного фимоза» и т.д. Однако, поскольку антибиотики и противогрибковые препараты при СЛ зачастую не эффективны, а хирургическое устранение фимоза (циркумцизия или обрезание крайней плоти) не сопровождалась дальнейшим лечением, пациенты так и не получали адекватной помощи.
Каковы причины возникновения склерозирующиго лихена?
Как уже говорилось выше, точная причина возникновения СЛ пока не известна. Однако изучен ряд факторов, которые могут принимать участие в развитии заболевания:
- Генетические факторы. Описаны семейные случаи СЛ у близнецов, сестер, матери и дочери. По данным исследований развитие СЛ и его степень выраженности были связаны с наследованием ряда генов.
- Аутоиммунные факторы. Некоторые исследования указывали на связь между СЛ и аутоиммунными заболеваниями (витилиго, алопеция, заболевания щитовидной железы, пернициозная анемия, сахарный диабет, рубцовый пемфигоид, ревматическая полимиалгия, псориаз, первичный билиарный цирроз печени, системная красная волчанка. Тем не менее некоторые проявления повреждения тканей при СЛ схожи с характерными повреждениями тканей при аутоиммунных заболеваний соединительной ткани.
- Инфекционные факторы. Некоторые инфекции, в первую очередь спирохеты, имели вероятностную связь с развитием СЛ. Болезнь Лайма вызывается спирохетами рода Borellia. Акродерматит, развивающийся при болезни Лайма, имеет сходные проявления с СЛ. Тем не менее попытка обнаружить возбудителя болезни Лайма (Borellia burdoferi) у пациентов с СЛ до сих пор не дала убедительных результатов. Вирусы также изучались в качестве возможных причин развития СЛ. Так вирус папилломы человека часто обнаруживали в тканях крайней плоти у пациентов с СЛ, которым была выполнена циркумцизия.
- Местные факторы. Иногда развитие СЛ связывают с местным повреждением кожи. Пусковым механизмом развития СЛ может быть механическая травма в зоне старых рубцов, радиационное облучение кожи при лучевой терапии, потертости кожи, хроническое раздражение кожи мочой у больных сахарным диабетом.
- Гормональные факторы. Некоторые формы нарушений усвоения тканями мужских половых гормонов предрасполагали к развитию СЛ. Что в свою очередь исторически послужило причиной попытки лечить СЛ при помощи кремов, содержащих мужской половой гормон тестостерон. К сожалению, применение таких кремов не дало ощутимого результата.
Какие проявления СЛ можно наблюдать у мужчин?
У мужчин СЛ как правило начинается с поражения кожи полового члена. Ранние проявления СЛ — появление на коже крайней плоти и головки члена белесоватых пятен и участков атрофии кожи, а также склеротических бляшек пятнистой окраски (рис. 1). Характерное проявление начальной стадии СЛ — белесоватое склеротическое кольцо.
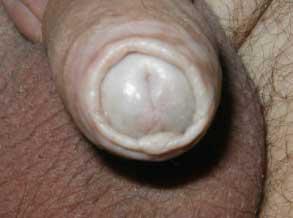
Рис. 1. Склеротический лихен полового члена на ранней стадии I-II стадии. Поражение кожи крайней плоти в виде белесоватого кольца и головки полового члена в виде белесоватых пятен.
В дальнейшем развитие склеротической (рубцовой) ткани приводит к уплотнению кожи крайней плоти, что затрудняет открытие головки члена, способствует присоединению инфекции и развитию бактериального воспаления головки члена (баланиту). С развитием заболевания, головка полового члена перестает открываться и формируется рубцовый фимоз (рис. 2).
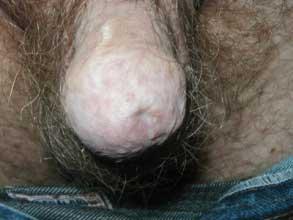
Рис. 2. Склеротический лихен полового члена средней степени тяжести III стадии. Рубцовый фимоз, хроническое воспаление головки и крайней плоти полового члена.
По причине снижения эластичности на наружном крае кожи крайней плоти могут появляться надрывы. На рисунке 3 показан умеренно выраженный СЛ. Однако при половом акте пациента постоянно беспокоили разрывы кожи крайней плоти, что и послужило поводом для обращения к врачу.
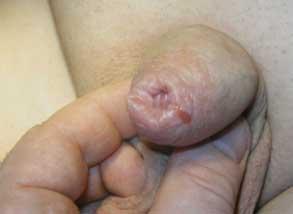
Рис. 3. Умеренно выраженный СЛ II-III стадии с рубцовым фимозом. Видна заживающая ранка кожи крайней плоти от разрыва, который произошел при половом акте.
У обрезанных мужчин СЛ может начинаться на половом члене в зоне кожного рубца, оставшегося после операции по обрезанию крайней плоти. Вовлечение в процесс рубцевания наружного отверстия и начальных отделов мочеиспускательного канала приводит к появлению затрудненного мочеиспускания, проявляющегося истончением струи мочи и необходимостью натуживаться, чтобы начать мочеиспускание. В нашей клинической практике мы столкнулись с пациентом 47 лет, у которого сужение крайней плоти и наружного отверстия уретры в результате СЛ полового члена привело к столь значимому нарушению оттока мочи, что у него развилась хроническая инфекция мочевых путей и коралловидный камень правой почки, потребовавший многоэтапного лечения. У этого же пациента на головке полового члена сформировалась гранулема по внешнему виду напоминавшая рак полового члена (рис. 4). К счастью этот грозный диагноз при гистологическом исследовании не подтвердился.
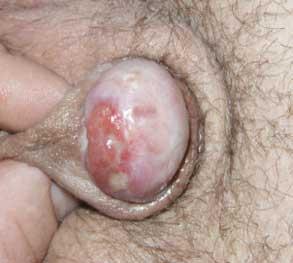
Рис. 4. Тяжелая степень СЛ полового члена IV стадии. Выраженное сужение наружного отверстия мочеиспускательного канала, подозрительная на рак гранулема полового члена.
Какие методы лечения Склерозирующего лихена существуют?
Объем лечения зависит от степени распространения процесса СЛ.
- I cтадия СЛ. В процесс вовлечена только крайняя плоть. У необрезанных мужчин на крайней плоти — белесоватое склеротическое кольцо. Поражения кожи головки члена и наружного отверстия мочеиспускательного канала нет. Лечение: выполнение операции обрезания крайней плоти (циркумцизии) и дальнейшее наблюдение.
- II стадия СЛ. На этой стадии поражена крайняя плоть и появляется поражение кожи головки полового члена в виде белесоватых склеротических «мостиков» перехода процесса СЛ с крайней плоти на венечную борозду и кожу головки члена. Эту стадию СЛ часто можно встретить у обрезанных мужчин. На этой стадии может появляться сужение (стриктура) наружного отверстия мочеиспускательного канала и затруднение мочеиспускания. Лечение: хирургическое удаление пораженных тканей, при необходимости операция по расширению наружного отверстия мочеиспускательного канала (меатотомия), длительное местное лечение глюкокортикоидным противовоспалительным кремом Дермовейт 0,05% (клобетазол) или Дипроспан, Акридерм, Целестодерм 0,1% (бетаметазон) 2 раза в день курсами по 2 — 3 месяца.
- III стадия СЛ. В процесс вовлечены крайняя плоть, головка члена, наружное отверстие мочеиспускательного канала. Эстетический внешний вид полового члена значительно изменен. Эту стадию часто можно наблюдать у пациентов ранее леченых по поводу СЛ, которым уже выполнялись пластика сужений (стриктур) как наружного отверстия, так и самого мочеиспускательного канала. Уретрография часто показывает протяженное сужение (стриктуру) мочеиспускательного канала. Лечение: выполнение сложных пластических операций по устранению стриктур мочеиспускательного канала, широкое иссечение рубцовой ткани, длительная местное лечение глюкокортикоидным противовоспалительным кремом.
- IV стадия. Поражение тканей полового члена могут походить на предраковые состояния и рак полового члена. Лечение заключается в хирургическом иссечении рубцовой ткани. Однако при подготовке к лечению, как правило, требуется выполнение биопсии тканей полового члена и мочеиспускательного канала для исключения злокачественного перерождения (рака).
Важно отметить, что циркумцизия (круговое иссечение крайней плоти при СЛ имеет свои особенности. Основной задачей циркумцизии при СЛ является полное иссечение пораженных тканей. При этом не следует убирать слишком много крайней плоти, т.к. она может понадобиться в дальнейшем для выполнения пластических операций реконструкции сужений (стриктур) уретры (прежде всего ладьевидной ямки), которые могут быть вызваны СЛ. На последующих рисунках показаны этапы лечения СЛ полового члена I-II стадии (внешний вид до операции показана на рис. 3).
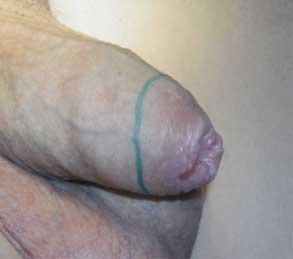
Рис. 5. Циркумцизия при СЛ с использованием техники двойного разреза. Разрез кожи размечен таким образом, чтобы иссечь пораженную часть крайней плоти полового члена, которая отчетливо видна.
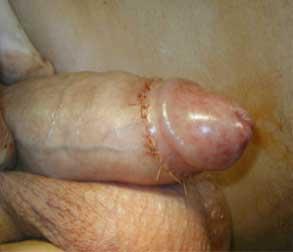
Рис. 6. Состояние полового члена после операции. Пораженная кожа иссечена, однако ее достаточно для возможных последующих реконструктивных операций.
В чем может заключаться профилактика СЛ половых органов?
К сожалению, каких-либо эффективных профилактических мер, которые бы могли не допустить заболевание СЛ, не существует. Однако если Вы заметили у себя первые признаки СЛ, необходимо безотлагательно обратиться к врачу-урологу (мужчины) или гинекологу (женщины). Ведь как уже говорилось выше, если не лечить СЛ своевременно, могут наступить достаточно серьезные последствия. Раннее удаление пораженных тканей кожи половых органов с последующим наблюдением и, при необходимости, лечением с помощью мазей может остановить болезнь и не позволить ей вызвать столь грозные осложнения. Прежде чем обратиться к врачу, важно удостовериться (изучив его репутацию по отзывам пациентов), что он достаточно хорошо владеет диагностикой и лечением СЛ и других заболеваний половых органов. Мужчинам следует помнить, что лечение далеко зашедших форм СЛ иногда требует выполнения сложных реконструктивных операций восстановления проходимости мочеиспускательного канала. В связи с этим врач уролог, которому Вы бы доверили свое лечение, должен владеть данными операциями в совершенстве.