Хронический апикальный периодонтит (АП) – это поражение, возникающее уже после эндодонтического лечения. Как и в случае острого АП, основной причиной воспалительной реакции являются бактерии. Ранее считалось, что причиной хронических инфекций являются преимущественно бактерии одного вида; сегодня, однако, имеются доказательства присутствия смешанной микрофлоры. Кроме того, существуют немикробные причины АП – инородные тела, кисты, эндогенные кристаллы холестерина и рубцовая ткань. Они будут рассмотрены ниже.
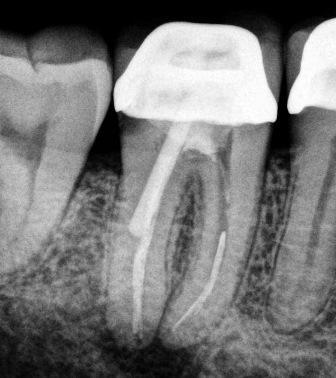
Микробы, вызывающие хронический АП, обычно присутствуют в самом корневом канале, но иногда находятся вне его. Прежде всего мы рассмотрим наиболее часто встречающиеся внутриканальные микроорганизмы.
Внутриканальные микроорганизмы
Ключевое исследование состава микрофлоры корневых каналов при хроническом АП было проведено Nair и соавт. Выясняя причины хронической инфекции, можно исходить из того, что микробы либо присутствовали в канале до начала эндодонтического лечения (первичное инфицирование), либо попали в него во время или после лечения (вторичное инфицирование). При исследовании первичного инфицирования необходимо понять, как микроорганизмам удалось выжить после лечения корневого канала. Они могут быть устойчивы к медикаментозным средствам, применяемым для дезинфекции каналов (например, Enterococcus faecalis располагают некоторыми механизмами, защищающими их от гидроксида кальция), или же находиться в той части корневого канала, которая при лечении не подверглась ни механической, ни медикаментозной обработке.
Что касается вторичного инфицирования, то такие микробы проникают в канал во время или после лечения. Следует учитывать, что эти микробы могут быть занесены в канал загрязненными инструментами или попасть туда вместе со слюной в результате неадекватного размещения коффердама. Еще одной причиной проникновения микроорганизмов в корневой канал может являться микроподтекание через несостоятельную временную пломбу. Кроме того, вторичная инфекция может возникнуть в результате неполного удаления кариозных поражений или несостоятельных постоянных реставраций. Далее микробы могут проникать в канал после окончания эндодонтического лечения. Причиной этого могут стать микроподтекание реставрации, кариес или трещина зуба. Важно понимать микробный характер АП и ни в коем случае не забывать о нем при лечении корневых каналов.
Какие микробы присутствуют при хроническом АП, вызванном вторичным инфицированием?
Состав микрофлоры при хроническом АП и первичном инфицировании существенно различается. В целом при хроническом АП присутствуют всего 1–5 видов микроорганизмов. Это преимущественно грамположительные бактерии с одинаковым количеством облигатных и факультативных анаэробов. Ввиду того обстоятельства, что облигатных анаэробов легче уничтожить, после лечения в системе корневых каналов с большей вероятностью выживают факультативные анаэробные бактерии.
Enterococcus faecalis и Candida albicans
E. faecalis является оппортунистическим патогеном, связанным с множеством послеоперационных инфекций. В качестве оппортунистического патогена его обнаруживали в рамках ряда исследований АП. Именно данный микроорганизм подвергался всестороннему изучению. На его клеточной оболочке имеется протонный насос, который позволяет регулировать внутренний водородный показатель. Это означает, что этот патоген резистентен к гидроксиду кальция, вследствие чего ему, вероятно, удается выживать после медикаментозной обработки каналов. Он также способен длительное время существовать без питания – за счет собственных резервов. Этот микроорганизм редко выявляют в нелеченых корневых каналах. C. Albicans (грибок) также чаще обнаруживается при хронических процессах, чем при первичном инфицировании.
Внеканальные инфекции
Время от времени встречается ситуация, когда микробы находятся вне системы корневых каналов. Они могут присутствовать на внешней поверхности корня в форме биопленки, в инфицированной дентинной стружке, перемещенной в область апекса, или в периапикальной кисте. Эти микробы должны быть в состоянии противостоять попыткам организма уничтожить их, и, вероятно, формирование биопленки позволяет достичь этой цели. Сходным образом в следняя сама по себе защищает микроорганизмы от иммунной реакции. В частности, с внеканальными инфекциями связаны два микроба Actinomyces и Propionibacterium propionicus. Они способны образовывать адгезивные колонии внутри внеклеточной матрицы, что позволяет им избегать воздействия фагоцитов и продолжать существование, вызывая иммунную реакцию.
Немикробные причины АП: кисты, инородные тела и кристаллы холестерина
В некоторых случаях АП может поддерживаться не за счет микроорганизмов. Термин «поддерживаться» использован здесь ввиду того, что зачастую исходной причиной АП являются микроорганизмы, но после эндодонтического лечения в дело вступает один из следующих факторов, способствующих сохранению иммунной реакции и, следовательно, АП.
Периапикальные кисты – любопытная тема. Многие исследователи пытались определить распространенность периапикальных кист в поражениях периодонта. Биопсии поражений изучали под микроскопом и при обнаружении полости с эпителиальной выстилкой причисляли ее к кистам. Однако в 1980 г. Simon опубликовал исследование, в рамках которого было проведено изучение последовательных гистологических срезов периапикальных поражений. Было обнаружено, что некоторые поражения, выглядевшие на одних срезах кистами, на других срезах имели иной вид. Таким образом, возникло подозрение, что большинство исследований (без использования последовательных срезов), посвященных распространенности кист, подвержены погрешностям. При рандомизированном изучении срезов некоторые из них могут давать двухмерную картину кисты, тогда как в действительности объемной кисты не существует. Nair повторил это исследование 16 лет спустя и подтвердил результаты Simon.
Nair исследовал гораздо больше срезов, чем Simon, и обнаружил, что 15% могут быть классифицированы как кисты (включая как истинные, так и частичные). Это, вероятно, наиболее близкий к реальности показатель. Другие исследователи сообщают о распространенности кист в диапазоне от 5 до 55% случаев, однако они не используют последовательные срезы. Важно понимать, что огромная часть абсцессов и гранулем также содержит эпителий. Согласно исследованию Nair 52% поражений характеризовались наличием эпителия, но лишь 15% были кистами. Вероятно, что воспалительный процесс приводит к пролиферации эпителия, который с течением времени развивается в кисту.
И Simon и Nair обнаружили два разных вида кист. Simon классифицировал их как истинные – имеющие полную эпителиальную выстилку, и открытые, выстилка которых прикреплена к поверхности корня, а содержимое корневого канала непосредственно сообщается с содержимым кисты. Nair назвал эти типы истинными кистами и частичными кистами (В России для кист, называющихся открытыми по Simon и частичными по Nair, используют термин «апикальная киста»).
Nair настаивает на том, что эти типы заметно отличаются друг от друга. По его представлению, истинная киста существует независимо, и попытки удалить микроорганизмы из системы корневых каналов не оказывают на нее никакого влияния. Частичная киста, наоборот, поддерживается микробами, присутствующими в корневых каналах. Устранение микроорганизмов, поддерживающих воспалительную реакцию, может способствовать заживлению такой кисты. На деле подтвердить или опровергнуть эту теорию чрезвычайно сложно, но в ней, безусловно, есть логика.
Инородные тела
При проникновении экзогенных материалов в периапикальную область они способны поддерживать воспалительный процесс, который может протекать бессимптомно, но быть различим на рентгенограмме как очаг разрежения. Таким «раздражителем» могут стать гуттаперча, амальгама, герметики, гидроксид кальция или волокна целлюлозы с бумажных штифтов.
В клинической практике такие кисты встречаются редко, однако литература содержит упоминания о них, поэтому важно понимать, что такой механизм поддержания АП действительно существует. Эта информация также напоминает нам о необходимости соблюдения осторожности при использовании бумажных штифтов – их нельзя выводить за апекс, поскольку организм человека не способен разлагать целлюлозу, присутствие ее волокон может вызвать реакцию на инородное тело.
Такую же реакцию может вызвать и гуттаперча, особенно ее мелкие частицы. Таким образом, выведение гуттаперчи за апекс может привести к задержке заживления периапикальной ткани.
Кристаллы холестерина
При АП также наблюдаются кристаллы холестерина, которые, вероятно, выделяются из разлагающихся эритроцитов, лимфоцитов, макрофагов и плазмоцитов, а также циркулирующего в крови холестеринового эфира. Эти скопления холестерина соответствуют пустотам на срезах и вызывают реакцию, сходную с реакцией на инородные тела, поскольку макрофаги и гигантоциты не способны выводить холестерин. Это также может приводить к отсутствию заживления поражений, несмотря на качественно проведенное эндодонтическое лечение.
Простое учебное руководство Endospot по хроническому АП
- Чаще всего хронический АП вызывают микробы, сохраняющиеся в системе корневых каналов.
- Представляется, что за возникновение хронического АП может отвечать смешанная микрофлора, что противоречит предыдущему мнению о ведущей роли только одного вида микроорганизмов.
- Инфицирование бывает:
- первичным – микроорганизмы, проникшие в корневой канал из полости рта до лечения в процессе развития патологии;
- вторичным – микроорганизмы, проникшие в канал во время или после лечения.
- Микрофлора при хроническом АП существенно отличается от микрофлоры, наблюдаемой при остром АП:
- от одного до пяти видов микроорганизмов;
- преимущественно грамположительные виды;
- равное количество облигатных и факультативных анаэробов.
- E. faecalis – оппортунистический патоген, чаще выявляемый при хроническом АП:
- обладает протонным насосом, который позволяет бактерии выживать при высоком водородном показателе (т.е. данная бактерия невосприимчива к воздействию гидроксида кальция);
- может существовать как моноинфекция;
- способен долгое время обходиться скудным питанием или вообще без такового.
- C. albicans также чаще встречается при хронических, нежели при острых инфекциях.
- Внеканальные инфекции могут возникать в биопленке на верхушке корня или в самой периапикальной области: P. Propionicus и Actinomyces способны формировать адгезивные колонии внутри внеклеточной матрицы в периапикальной ткани.
- К немикробным причинам АП относятся:
- периапикальные кисты (15% поражений) – изучение последовательных срезов указывает на существование двух типов: истинных кист и частичных кист;
- инородные тела;
- кристаллы холестерина.
Когда говорят о воспалении корня зуба, подразумевают периодонтит (воспалительный процесс в тканях, расположенных в области верхушки корня). Это серьезное заболевание, которое часто причиняет человеку сильную боль. Однако серьезность периодонтита оценивается не только степенью болезненности, но и опасностью последствий, в частности распространением инфекции по организму и развитие патологий в разных органах (сердце, суставах), одонтогенный сепсис, воспаление гайморовых пазух, остеомиелит (гнойное поражение и разрушение челюстной кости).
Современная стоматология имеет все средства, чтобы быстро и безболезненно диагностировать и вылечить периодонтит на любой стадии. Однако специалисты клиники Amel Dental призывают пациентов не дожидаться, пока боль станет невыносимой, а ситуация – неисправимой. При первых же признаках воспалительного процесса записывайтесь к врачу. Своевременное лечение позволит сохранить и продлить жизнь ваших зубов.
Почему воспаляются корни зубов?
Воспаление корней зубов (периодонтит) развивается по разным причинам, но основные – это:
- Запущенный, вовремя не вылеченный кариес, пульпит. Бактерии, поразившие ткани зуба в этой ситуации достигают тканей периодонта, где инфекция начинает быстро развиваться и может привести к поражению околозубных тканей.
- Травма. Повреждение может быть спровоцировано не только сильным прямым ударом в область челюсти тяжелым предметом, но и систематическим микротравмированием, например, при раскусывании твердых предметов (орехов, косточек).
- Ошибки в эндодонтическом лечении. Корень зуба может воспалиться вследствие химического ожога (при обработке корневых каналов), из-за аллергической реакции тканей на лекарственные препараты или из-за неполного устранения очага инфекции.
Другие причины периодонтита
Развитие заболевания может также быть связано с такими факторами, как:
- повреждение стенок корневого канала;
- непроходимость каналов корня зуба;
- образование гранулем, кист у верхушки корня;
- повреждение корня при удалении штифта, вкладки, формирующей культю под коронку.
Виды периодонтитов
Периодонтит может протекать:
- в острой форме;
- в хронической форме.
Кроме того у пациента с хроническим периодонтитом воспалительный процесс может обостряться.
Типы хронических периодонтитов
Классификация периодонтитов хронической формы:
- Фиброзный.
Первая стадия, для которой характерно почти полное отсутствие симптомов, незначительные болевые ощущения.
- Гранулирующая.
На этом этапе отекает десна, выделяется гной из десны при надавливании.
- Гранулематозная.
В месте воспаления образуются гранулемы, кисты – капсулы, заполненные гнойным экссудатом.
Диагностика хронического периодонтита осложняется тем, что заболевание имеет слабо выраженную симптоматику, которая может быть схожа с симптомами других патологических процессов (например, осложненного пульпита). Для выявления патологии в стоматологии проводится рентгенологическое исследование, благодаря которому врач может видеть, как выглядит корень зуба, имеются ли признаки воспаления. На начальной стадии периодонтит на снимке диагностируется по наличию периодонтальной щели.
Причинные факторы возникновения периодонтита
Причинные факторы – еще один критерий классификации периодонтитов. В зависимости от способа заражения воспаление корня зуба бывает:
- Инфекционное – когда воспаление спровоцировано болезнетворными организмами. Инфекция может попасть в ткани периодонта как из коронки зуба (запущенный кариес), так и ретроградно – вследствие воспаления десен.
- Травматическое – вызванное механическим повреждением стенок, тканей зуба, мягких околозубных тканей. Причиной повреждения может послужить удар по челюсти, попадание на зуб при накусывании твердого предмета, повреждение в процессе лечения кариеса (результат неправильной установки пломбы).
- Токсическое или аллергическое – вызванное воздействием на ткани лекарственных пломбировочных материалов.
Симптомы периодонтита
Симптоматика воспаления зубного корня зависит от характера и стадии патологического процесса.
Острый периодонтит имеет 2 стадии развития:
- Интоксикационная фаза.
В этой фазе болезни пациент испытывает постоянную ноющую боль, которая не стихает, а также чувство тяжести вокруг причинного зуба. Особенно больно нажимать на зуб (при надавливании у пациента возникают приступы резкой боли).
- Экссудативная фаза.
Боль становится невыносимой и ослабевает только после приема обезболивающих препаратов. Обострение боли наступает при малейшем касании зуба. На этой стадии заболевания пациенты отмечают чувство выдвижения, выпирания зуба. Ткани в области воспаления отекают, увеличиваются и становятся болезненными лимфоузлы. Появление пульсирующей боли свидетельствует о начале гнойного воспалительного процесса.
Острая стадия болезни может длиться от нескольких дней до 2 недель.
Признаки хронического периодонтита
Со временем острые симптомы периодонтита затихают, и пациенты думают, что болезнь отступила. Но это далеко не так. Просто периодонтит перешел в хроническую стадию. В этой стадии воспаление развивается медленно, часто практически без симптомов, но приводит к очень серьезным последствиям. Лечение хронического периодонтита намного сложнее, чем острого, требует принятия комплексных мер.
О хроническом воспалении зубного корня свидетельствуют такие симптомы:
- 1 дискомфорт при жевании, надавливании на причинный зуб;
- 2 ощущение распирания и тяжести в зоне воспаления;
- 3 появление неприятного запаха изо рта;
- 4 увеличение и болезненность лимфоузлов (шейных, поднижнечелюстных);
- 5 отечность, чувствительность воспаленной десны;
- 6 образование свищей на внешней поверхности челюсти.
Когда начинается обострение хронического периодонтита, болезненные симптомы возвращаются, опухают ткани десны вокруг больного зуба.
И острое, и хроническое воспаление зубного корня, даже если это воспаление мертвого зуба под коронкой требует немедленного лечения.
Консервативное лечение
Комплексное профессиональное лечение периодонтита зуба включает следующие действия:
- Осмотр и рентген диагностика.
- Местная анестезия.
- Удаление старых реставраций, пломб, чистка полости зуба, формирование полости и доступа к корневым каналам. Если болит зуб под коронкой, на этом этапе врач демонтирует коронку, формирует в культе полость, обеспечивающую свободный доступ к лечению корней зуба.
- Удаление пульпы (у живого зуба), механическая обработка каналов корня зуба.
- Расширение, шлифовка внутренней поверхности каналов, кислотная, антисептическая обработка.
- Вложение лекарственных препаратов в корневые каналы.
- Временное пломбирование зуба.
- Назначение пациенту противовоспалительных, обезболивающих препаратов (по показаниям).
Это только первый этап лечения. На втором этапе (через 2-3 месяца):
- проводится контроль результатов лечения методом рентгенодиагностики;
- врач удаляет временную пломбу;
- проводит повторную обеззараживающую обработку корневых каналов;
- в случае эффективности лечения (отсутствие признаков воспаления) на этом этапе врач проводит постоянное пломбирование корневых каналов и восстанавливает коронковую часть зуба.
Лечение хронической фиброзной формы заболевания проводится по такому же алгоритму, но в процессе эндодонтической обработки каналы не расширяются.
Лечение гранулирующего и гранулематозного периодонтита (при не масштабном поражении тканей) требует больше времени. Увеличивается время действия лечебной вкладки (ее устанавливают на срок от 3 месяцев до полугода). Наряду с противовоспалительной терапией врач назначает пациенту иммуномодулирующие, стимулирующие регенерацию тканей препараты.
Хирургическое лечение острого и хронического периодонтита
Современные технологии консервативного лечения эффективны в 70-90% случаев. При сильном поражении тканей, при отсутствии возможности консервативного лечения, а также в случаях, когда медикаментозная терапия не дала результатов, проводится хирургическое лечение. В современной стоматологии применяют такие методы хирургического лечения периодонтита:
- резекция верхушки корня;
- удаление кисты;
- удаление зуба.
Новейшие достижения в области оснащения хирургической стоматологии делают высокоэффективным, безопасным и безболезненным любое оперативное вмешательство. Дентальный микроскоп позволяет проводить малоинвазивные операции по удалению гранулем, лечению воспаления у верхушки корня, контролировать качество лечения и пломбирования каналов. Лазерные технологии помогают врачам проводить бескровные операции, их применение существенно снижает риск инфицирования раневой поверхности.
Когда не избежать удаления при воспалении корня зуба?
Удаление – это самая радикальная мера, к которой прибегают в стоматологии только в случае если сохранение зуба нецелесообразно и невозможно. Например, нет смысла сохранять гнилой зуб, нельзя сохранить зуб в стадии обострения хронического процесса, в ситуации, когда воспаление с верхушки корня распространилось на другие ткани.
Рекомендации после лечения периодонтита
Главная рекомендация – это адекватное соблюдение всех предписаний врача относительно ухода за ротовой полостью, обязательного контроля результатов лечения в установленное время, соблюдение профилактических мер – регулярный осмотр у стоматолога и проф гигиена.
Как предотвратить развитие воспаления корня зуба?
Профилактика периодонтита заключается в соблюдении стандартных правил:
- не запускать болезни зубов и десен, своевременно лечить кариес, пульпит;
- регулярно проходить профилактический осмотр у стоматолога;
- срочно обращаться к врачу при появлении признаков воспаления – своевременное обращение в стоматологию позволит избежать развития болезни, осложнений, потери зуба;
- соблюдать правила гигиены (правильно и регулярно чистить зубы, использовать подходящую зубную щетку, качественную пасту);
- в целях профилактики делать 2 раза в год профессиональную чистку зубов в стоматологии;
- заботиться о своем здоровье, сбалансированном питании.
Ответственное отношение к здоровью зубов и десен – самый эффективный способ профилактики различных стоматологических заболеваний, в том числе воспалений корня зуба.
Периостит — это воспаление надкостницы, которое возникает сначала на ее поверхности, а затем проникает в остальные слои. Надкостница в виде мягкой соединительной ткани тонкой пленкой обволакивает всю поверхность кости. Она служит связующим звеном между зубом и всеми окружающими его мышцами, а также выполняет защитную функцию для кости. Первый признак периостита — небольшое опухание десны, которое сопровождается болью.
Заболевание может носить как инфекционный, так и асептический характер (без участия патогенных микроорганизмов). Отсутствие своевременного лечения может привести к развитию остеопериостита, когда воспаление проникает в костную ткань, и другим опасным осложнениям.
Симптомы периостита
Многие не знают, что такое периостит, потому что в народе его принято называть проще — флюсом. Эта болезнь не появляется внезапно. Ей могут предшествовать различные перенесенные инфекционные или стоматологические заболевания, повреждения челюсти.
Симптомы периостита отличаются в зависимости от разных факторов. Однако можно выделить несколько общих симптомов, которые свидетельствуют о развитии заболевания:
- припухлость и покраснение;
- болевые ощущения при надавливании;
- усиление боли в ночное время;
- патологическая подвижность зуба;
- повышенная общая и местная температура;
- увеличение лимфатических узлов;
- недомогание, слабость, отсутствие аппетита.
Следует помнить, что периостит зуба имеет свойство быстро прогрессировать. С течением времени симптомы все больше усиливаются и пополняются новыми. Отечность тканей может захватывать область губ, шеи, щек, височную и ушную зоны. Боль становится пульсирующей, что свидетельствует о формировании гнойного абсцесса.
Диагностика периостита
Выраженная симптоматика воспалительного процесса в надкостнице, позволяет с высокой точностью диагностировать его даже во время визуального осмотра.
Для уточнения диагноза врач может назначить дополнительное обследование:
- развернутый анализ крови;
- рентгенография пораженного участка;
- ортопантомограмма (снимок зубов, на котором представлена челюсть целиком);
- компьютерная томография и МРТ.
На основании клинических данных и лабораторных исследований проводится дифференциальная диагностика, поскольку есть вероятность спутать периостит с другими болезнями, такими как острый остеомиелит, периодонтит, различного вида абсцессы, флегмоны, лимфадениты и другие патологии челюстно-лицевой области.
Классификация периоститов
Большая медицинская энциклопедия классифицирует разновидности болезни по нескольким критериям.
По причине возникновения
В большинстве случаев флюс возникает вследствие невылеченных стоматологических болезней. Но существует ряд иных причин возникновения заболевания, поэтому выделяют следующие его виды:
- Одонтогенный (воспалительный) — возникает при прогрессирующем воспалительном процессе в надкостнице и ротовой полости.
- Гематогенный — развивается вследствие попадания инфекции через кровеносную систему.
- Травматический — возникает при травмировании челюсти и других повреждениях, затрагивающих надкостницу.
- Лимфогенный — является результатом распространения инфекции в лимфатических путях и попадания ее в надкостницу.
Аллергический форма встречается достаточно редко.
По степени распространения
В зависимости от площади распространения болезни различают такие ее виды:
- Очаговый — пораженная область имеет четкие границы и затрагивает один или несколько зубов.
- Диффузный — болезнь поражает практически всю надкостницу челюсти.
Диффузный острый периостит проявляется симптомами сильной интоксикации организма, сопровождается высокой температурой тела и общим недомоганием.
По локализации
Более чем у 60% пациентов, которые обращаются в стоматологические клиники с симптомами периостита, болезнь локализуется в нижней челюсти. Это объясняется тем, что под воздействием силы тяжести патогенным микроорганизмам легче распространяться нисходящим путем.
Медицинская практика показывает, что периостит на нижней челюсти протекает сложнее, нежели на верхней.
По течению болезни
Для периостита характерно быстрое развитие. Буквально за один день он достигает острой стадии с проявлением всех характерных симптомов. Иногда болезнь переходит в хроническую форму.
Острый периостит лечится практически за неделю. Выделяют 2 формы:
- Серозная — в соединительной ткани надкостницы накапливается умеренное количество практически прозрачной жидкости. Общее состояние — удовлетворительное.
- Гнойная — развивается стремительно и характеризуется формированием гнойных очагов. С увеличением поднадкостничного абсцесса образуется свищ, через который происходит отток гноя наружу.
В 5% случаев развивается хронический периостит. Чаще всего он является следствием недолеченного острого периостита и характеризуется активным новообразованием костной ткани. У него также имеется две формы:
- Простая — на поверхности кости наблюдается появление молодой костной ткани. В этом случае процесс является обратимым.
- Оссифицирующая — происходит патологическое увеличение костного вещества. Процесс быстро развивается и сопровождается воспалением как внутреннего, так и наружного слоя надкостницы. Вследствие этого наблюдается деформация челюсти.
Лечение периостита
Периостит — это серьезное заболевание, которое требует незамедлительной врачебной помощи. Эффективность лечения болезни зависит от того, на какой стадии оно начато. В начале развития заболевания, когда еще не образовался гнойный абсцесс, достаточно вскрыть полость пораженного зуба и очистить канал от серозного экссудата.
Если заболевание перешло в гнойную форму, необходимо хирургическое вмешательство с рассечением надкостницы в области воспаления. Для обезболивания используется местная анестезия. При помощи тонкой иглы препарат вводится в слизистую оболочку по предполагаемой линии разреза. После вскрытия гнойника ротовую полость и рану промывают антисептическими растворами.
Для полного выздоровления пациента иногда требуется удаление зуба. Это необходимо в том случае, если он сильно разрушен и не представляет функциональной ценности. При этом отток гноя происходит быстрее и воспалительный процесс стихает.
Если есть возможность сохранить зуб, то его необходимо тщательно обработать эндодонтически и запломбировать в соответствии с правилами асептики и антисептики.
На следующий день после операции пациента осматривают и определяют степень стихания процесса воспаления. Также назначают лечебные и физиотерапевтические процедуры:
- светотеплолечение;
- промывание ротовой полости антисептическими растворами;
- повязки с различными мазями и маслами, способствующими заживлению;
- УВЧ и СВЧ терапия (воздействие на организм электромагнитных волн);
- лазерная терапия;
- флюктуоризация (применение электрического тока).
Лечение острой формы гнойного периостита помимо оперативного вмешательства включает консервативную терапию лекарственными препаратами.
Своевременность и правильный выбор методов лечения уже через 5 дней позволяет пациенту вернуть трудоспособность. И напротив — запущенная болезнь, так же как и недобросовестное ее лечение, способствуют возникновению осложнений и хронизации процесса.
Особенности лечения флюса у детей
Ввиду особенностей детского организма, болезнь в этом возрасте протекает активнее, с более выраженными симптомами и быстрым переходом одной формы в другую.
Этому способствует несколько факторов:
- недостаточная минерализация костной ткани;
- интенсивность кровообращения;
- большое количество губчатого костного вещества;
- недостаточно сформированный иммунитет;
- повышенная эластичность и активность периоста;
- гидрофильность мягких тканей.
Подход к лечению периостита в детском возрасте практически не отличается от терапии у взрослых. Если болезнь возникла у ребенка из-за кариозного зуба, то его удаляют, таким образом устраняя источник инфекции.
Если есть возможность сохранить зуб, то десна разрезается и устанавливается дренаж, который обеспечивает выход гноя. Одновременно назначаются антибактериальные препараты.
Периостит — это болезнь, острая форма которой у детей быстро переходит в хроническую при отсутствии своевременного лечения. Это приводит к гиперостозу — патологическому увеличению содержания костного вещества в тканях. Таким образом костная ткань реагирует на большую нагрузку. Если не удается добиться ликвидации участков гиперостоза, следует знать, что они рассасываются с возрастом.
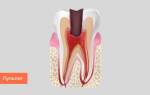
Периодонти́т — это воспаление периодонта, характеризующееся нарушением целостности связок, удерживающих зуб в альвеоле, кортикальной пластинки кости, окружающей зуб, и резорбцией костной ткани от незначительных размеров до образования кист больших размеров.
Классификация.
По этиологии различают следующие виды периодонтитов:
- Инфекционный.
- Травматический.
- Медикаментозный.
- Ятрогенный.
Данная классификация принята в России, зарубежная классификация отличается.
- Острый периодонтит:
- острый серозный,
- острый гнойный.
Хронический периодонтит:
- фиброзный,
- гранулирующий,
- гранулематозный.
Обострение хронического периодонтита.
Этиология.
- Инфекционный периодонтит в основном является осложнением кариеса. Как первичным (когда процесс является следствием нелеченного кариеса, а затем пульпита или заболевания пародонта), так и вторичным (когда у процесса ятрогенная причина). По способу проникновения бактерий периодонтит делят на интрадентальный и экстрадентальный (внутризубной и внезубной). К последнему можно отнести периодонтиты, которые развиваются вследствие перехода воспалительного процесса из окружающих тканей (остеомиелит, гайморит).
- Травматический периодонтит возникает в результате как значительного однократного воздействия (удар при падении или попадании в лицо твердых тяжелых предметов), так и вследствие незначительной, но хронической травмы (завышенная пломба, откусывание проволоки или нитки, при отсутствии рядом стоящих зубов). При травме процесс обычно протекает остро.
- Медикаментозный периодонтит развивается чаще всего при неправильном лечении пульпита, когда сильнодействующие препараты попадают в периодонт (например паста, содержащая мышьяк, формалин, фенол) или раздражающие материалы (фосфат-цемент, штифты). Также к медикаментозным относят периодонтиты, возникающие вследствие аллергических реакций, которые могут вызвать местную иммунологическую реакцию.
Основной причиной развития периодонтита у детей является инфекция, когда микроорганизмы, их токсины, биогенные амины, поступающие из воспаленной некротизированной пульпы, распространяются в периодонт.
Вероятность развития периодонтита увеличивается у курящих людей. Согласно данным исследователей, сигаретный дым и его компоненты способствуют образованию биопленки, в состав которой входят различные патогенные микроорганизмы, такие как Staphylococcus aureus, Streptococcus mutans, Klebsiella pneumonia и Pseudomonas aeruginosa.
Острый апикальный периодонтит
Для острого периодонтита характерно наличие резкой локализованной боли постоянного характера. Вначале при остром периодонтите отмечается нерезко выраженная ноющая боль, которая локализована и соответствует области поражённого зуба.
Позднее боль становится более интенсивной, рвущей и пульсирующей, иногда иррадирует, что свидетельствует о переходе в гнойное воспаление. Острый апикальный процесс длится от 2-3 суток до 2 недель. Условно удаётся выявить 2 стадии или фазы течения острого воспаления периодонта:
- Первая стадия. Фаза интоксикации периодонта возникает в самом начале воспаления. Характерно для неё возникновение длительных, непрерывных болей ноющего характера. Иногда к этому присоединяется повышенная чувствительность при накусывании на больной зуб. Со стороны тканей, окружающих зуб, видимых изменений не определяется, при вертикальной перкуссии отмечается повышенная чувствительность периодонта.
- Вторая стадия. Фаза выраженного экссудативного процесса характеризуется непрерывными болевыми ощущениями. Отмечается болезненность при накусывании на зуб; вызывает боль даже лёгкое прикосновение языка к больному зубу. Появляется ощущение выдвижения больного зуба из зубной дуги (симптом выросшего зуба). Перкуссия зуба резко болезненна. Отмечается иррадиация болей. Появление экссудата и воспалительный ацидоз способствуют набуханию и расплавлению коллагеновых волокон периодонта, что сказывается на фиксации зуба, он становится подвижным. Распространение серозного и серозно-гнойного инфильтрата сопровождается появлением отёка мягких тканей и реакцией регионарных лимфатических узлов.
Общее состояние больных страдает: отмечаются недомогание, головная боль, температура тела повышается до 37-38 °C, наблюдается лейкоцитоз, повышенная СОЭ.
Рентгенологически при остром периодонтите изменений в периодонте не отмечается.
Хронический апикальный периодонтит.
- Хронический фиброзный периодонтит. Диагностика этой формы сложна, так как больные не предъявляют жалоб и ещё потому, что сходную клиническую картину может давать, например, хронический гангренозный пульпит.
Объективно, при хроническом фиброзном периодонтите отмечаются изменения цвета зуба, коронка зуба может быть интактной, глубокая кариозная полость, зондирование безболезненно. Перкуссия зуба чаще безболезненна, реакции на холод и тепло отсутствуют. В полости зуба нередко обнаруживается некротически изменённая пульпа с гангренозным запахом.
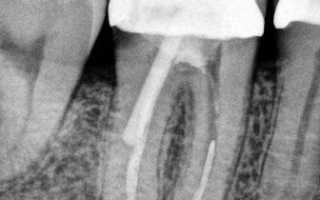
В клинике диагноз хронического фиброзного периодонтита ставится на основании рентгеновского снимка, на котором видна деформация периодонтальной щели в виде расширения её у верхушки корня, что обычно не сопровождается резорбцией костной стенки альвеолы, а также цемента корня зуба.
Фиброзный периодонтит может возникать как исход острого воспаления периодонта и как результат излечения других форм хронического периодонтита, пульпита или возникает в результате перегрузки при утрате большого числа зубов или травматической артикуляции.
- Хронический гранулирующий периодонтит. Нередко проявляется в виде неприятных, иногда слабых болевых ощущений (чувство тяжести, распирания, неловкости); может быть незначительная болезненность при накусывании на больной зуб, эти ощущения возникают периодически и часто сопровождаются появлением свища с гнойным отделяемым и выбрасыванием грануляционной ткани, который через некоторое время исчезает.
Определяется гиперемия десны у заболевшего зуба; при надавливании на этот участок десны тупым концом инструмента возникает углубление, которое после удаления инструмента исчезает не сразу (симптом вазопареза). При пальпации десны больной испытывает неприятные ощущения или боль. Перкуссия нелеченого зуба вызывает повышенную чувствительность, а иногда и болевую реакцию.
Нередко наблюдается увеличение и болезненность регионарных лимфатических узлов.
Рентгенологически при хроническом гранулирующем периодонтите обнаруживают очаг разрежения кости в области верхушки корня с нечёткими контурами или неровной линией, деструкцией цемента и дентина в области верхушки зуба.
- Хронический гранулематозный периодонтит чаще проникает бессимптомно, реже больные жалуются на неприятные ощущения и незначительную болезненность при накусывании.
Анамнестически имеются указания на перенесённую в прошлом травму периодонта или болевые ощущения, связанные с развитием пульпита. При локализации гранулёмы в области щёчных корней верхних моляров и премоляров больные нередко указывают на выбухание кости соответственно проекции верхушек корней.
Объективно, причинный зуб может не иметь кариозной полости, коронка в цвете нередко изменена, отмечается наличие кариозной полости с распадом пульпы в каналах, и наконец, зуб может быть леченым, но с некачественно запломбированными каналами. Перкуссия зуба часто безболезненна, при пальпации на десне с вестибулярной поверхности может отмечаться болезненное выбухание соответственно проекции гранулёмы.
При рентгенологическом обследовании выявляется картина чётко очерченного разрежения костной ткани округлой формы. Иногда можно видеть деструкцию тканей зуба в области верхушки и гиперцементоз в боковых отделах корня.
Благоприятным исходом гранулематозного периодонтита при своевременно и правильно проведенном лечении является переход в фиброзную форму. При отсутствии лечения или неполном пломбировании корневого канала происходит превращение гранулёмы в кистогранулёму или корневую кисту зуба.
- Обострившийся хронический периодонтит. Чаще даёт обострение гранулирующий и гранулематозный периодонтит, реже — фиброзный. Так как обострение протекает при наличии деструктивных изменений в периодонте, то болезненность при накусывании на зуб не бывает такой резкой, как при остром гнойном периодонтите. Что касается остальных симптомов (постоянная боль, коллатеральный отёк мягких тканей, реакция лимфоузлов), то они могут нарастать в такой же последовательности, как и при остром гнойном периодонтите.
Объективно, отмечаются наличие глубокой кариозной полости (зуб может быть нелеченым или пломбированным), отсутствие болезненности при зондировании, резкая боль при перкуссии, как вертикальной, так и горизонтальной, в меньшей степени. Зуб может быть изменён в цвете, подвижен. При осмотре определяется отёк, гиперемия слизистой оболочки и нередко кожи, над областью причинного зуба сглаженность переходной складки, пальпация этой области болезненна. Реакция тканей зуба на температурные раздражители отсутствует.
Обострение хронического фиброзного периодонтита рентгенологически сопровождается уменьшением чёткости границ разрежения костной ткани, появлением новых очагов разрежения и остеопороза соответственно воспалительному фокусу. Рентгенологическая картина гранулематозного периодонтита в стадии обострения характеризуется потерей чёткости границ разрежения костной ткани в апикальной части зуба, нечёткостью линии периодонта в боковых отделах периодонта и просветлением костномозговых пространств по периферии от гранулёмы. Обострившийся хронический гранулирующий периодонтит рентгенологически характеризуется более выраженной изъеденностью контуров очага разрежения на фоне общей смазанности рисунка.
Электрометрическая реакция со стороны периодонта при всех формах периодонтита — свыше 100 мкА или вовсе отсутствует. Лечебные мероприятия при периодонтитах выходят за рамки лечения только причинного зуба и состоят в активном высвобождении организма от инфекционного очага, чем достигаются предупреждение сенсибилизации организма, предотвращение развития воспалительных процессов челюстно-лицевой области и заболеваний внутренних органов.
Патогенез.
Микроорганизмы проникают в периодонт чаще всего через корневой канал при пульпите. При проникновении инфекции возникает воспаление. Справедливости ради следует отметить, что периодонтит возможен также при других состояниях: травмах, трещине корня зуба, длительном воздействии мышьяка на зубную полость, сепсисе. Периодонтальная щель заполнена межтканевой жидкостью и наряду со связочным аппаратом зуба играет роль амортизатора при жевательных нагрузках. Периодонт, входящие в него элементы богаты рецепторами, реагирующими на давление, которое увеличивается при периодонтите, поэтому воспаление даёт выраженный болевой синдром. При воспалении происходит экссудация (пропотевание жидкости). Отёк и экссудация отвечают за главный, но не единственный признак заболевания — боль. При наличии оттока этой жидкости через корневой канал зуба боль менее выражена и создаются условия для развития хронического периодонтита. В противном случае развивается острый периодонтит — сначала серозный, а затем и гнойный.
В диагностике хронического воспалительного процесса в периодонте определяющее значение имеют данные рентгенологического исследования. При этом рентгенологическая картина периапикальных изменений у каждого из корней многокорневого зуба может быть различной. Рентгенологически при остром периодонтите не отмечается. При хроническом фиброзном сужение или чаще расширение периодонта. При хроническом гранулематозном картина четко очерченного разрежения костной ткани округлой формы. Иногда можно видеть деструкцию тканей зуба в области верхушки и гиперцементоз в боковых отделах корня. Хронический гранулирующий — очаг разрежения с изъеденными контурами, деструкцией цемента и дентина в области верхушки зуба. Обострение хронического периодонтита определяется формой воспаления предшествующему обострению, длительностью и остротой воспалительного процесса.
Лечение.
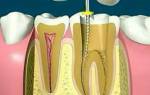
Лечение поэтапное у врача-стоматолога, заканчивающееся пломбированием зуба и его корней. Сначала для устранения воспаления необходимо хирургически дать широкий отток экссудату (гнойному или серозному). Назначаются антибиотики широкого спектра действия. При неэффективности лечения, а также, если зуб не выдерживает герметичности, он подлежит удалению.
Лечение хронического периодонтита включает три основных этапа:
- механическую подготовку (расширение, очистку),
- антисептическую обработку (дезинфекцию),
- пломбирование каналов.
Механическая обработка проводится с целью полного удаления распавшейся корневой пульпы и слоя инфицированного дентина со стенок канала. Дезинфекцию канала часто завершают применением внутриканального ультразвукового воздействия.
Затем проводят процедуры, борющиеся с воспалением в челюсти и стимулирующие репаративные процессы в кости. В корень зуба закладывают пасты на основе гидроокиси Ca, с добавлением йодоформа (“Metapex”).
После купирования воспаления в периодонте каналы очень аккуратно тщательно пломбируют. В 85 % случаев комплексное лечение периодонтита оказывается эффективным и наступает излечение.
Если после проведённого комбинированного терапевтического воздействия не удается ликвидировать гранулёмы, прибегают к верхушечной резекции корня зуба. Иногда все проводимые мероприятия безрезультатны, в этом случае поражённый зуб приходится удалять. После купирования воспалительного процесса в кости решают вопрос о протезировании или имплантации зуба.
Профилактика.
Полностью исключить вероятность развития кариеса и таких его осложнений, как пульпит и апикальный периодонтит, невозможно, однако, при соблюдении простых советов легко снизить частоту обращения к стоматологу с болями в зубах.
- Ежедневное очищение ротовой полости с применением зубной щётки и пасты. Помимо этого, рекомендуется использовать флосс (зубная нить), который позволяет устранять пищевые частицы и микробный налёт с контактных поверхностей и прочих труднодоступных мест.
- Для гигиенического ухода стоматологи советуют выбирать зубные пасты, обогащённые фтористыми соединениями. Однако следует обращать внимание на дозировку этого вещества: для взрослых профилактическая концентрация фтора составляет 1.5 тыс. ppm, а детям, которые не достигли ещё 12 лет, требуется доза, не превышающая 1 тыс. ppm.
- Уменьшение углеводистых продуктов в ежедневном рационе, в особенности содержащих сахарозу.
- Своевременное очищение зубного камня.
- При развитии кариозного процесса необходимо обращение к стоматологу для лечения, чтобы заболевание не распространилось вглубь зуба.
- Регулярные визиты к стоматологу для диагностических осмотров.
Поддержание стоматологического здоровья на высоком уровне позволит избежать возникновения верхушечного периодонтита.