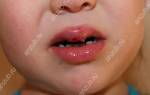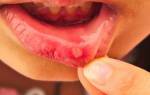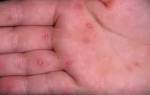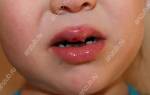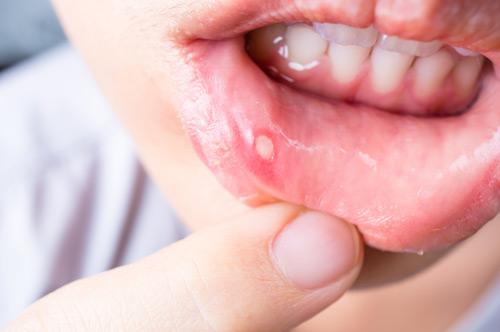
Язвенно-некротический стоматит – стоматологическое заболевание, при котором воспаляется слизистая полости рта. Данная проблема может называться по-разному, к примеру, язвенный гингивит, стоматит язвенный, язвенно-некротический стоматит Венсона (Венсана) и т.п. Недуг, как правило, динамично развивается у детей в возрасте до 3-х лет, но часто диагностируется и у взрослой аудитории. Заболевание – не приговор, при правильном и комплексном лечении удается снять острую симптоматику и закрепить результат, исключая рецидивы.
Основные причины язвенно-некротического стоматита
Главные возбудители болезни – патологические бактерии (в частности, спирохета Венсана), которые активно развиваются в полости рта, особенно в пространстве между зубных единиц. Они имеются в полости абсолютного здорового человека, но при воздействии определенных факторов активно размножаются и провоцируют патологический процесс.
Предпосылки развития заболевания:
- запущенные стадии катарального гингивита;
- обильные кариозные поражения зубов;
- зубной камень;
- слабый иммунитет;
- недостаточная гигиена ротовой полости;
- отсутствие санации полости;
- вирусные заболевания;
- механические травмы десен и зубов;
- перенесенные стрессы, депрессивные состояния;
- прием сильных медикаментов.
Основные симптомы стоматита Венсана
Наиболее распространенная симптоматика – наличие многочисленных изъязвлений в полости рта: на внутренней стороне щек, губ, нёбе и других зонах. Остальные проявления могут варьироваться, в зависимости от степени болезни.
Симптомы при язвенном стоматите легкой степени:
- повышение слюноотделения;
- болевые ощущения во рту, особенно при пальпации мягких тканей;
- кровоточивость десен, в особенности при приеме пищи и чистке зубов;
- отек десны.
Проявления при язвенно-некротическом стоматите средней ст.
- ранки с некротическими корочками;
- кровоточащие десна;
- неприятный запах;
- гной, выделяемый из зубодесневых карманов;
- увеличение и болезненность лимфоузлов;
- мышечная слабость и упадок сил;
- повышение температуры;
- потеря аппетита.
Симптоматика при язвенном стоматите сложной ст.
- сильная слабость;
- боли в животе;
- тошнота;
- рвота;
- повышение температуры тела;
- глубокие язвы, которые могут доходить до костной ткани.
При появлении этих симптомов необходимо в срочном порядке обратиться к стоматологу! Заболевание лечится исключительно под контролем опытного врача – лечение в домашних условиях может существенно усугубить ситуацию.
Чем лечить язвенный стоматит?
Эффективное лечение язвенного стоматита Венсана должно быть комплексным:
- Обезболивание – выполняется, чтобы снять острый болевой синдром. Специалисты рекомендуют наложение компрессов с обезболивающими растворами.
- Удаление высыпаний. Этим должен заниматься исключительно доктор. Сначала на язвы накладываются компрессы с размягчающим составом, после чего корочки постепенно счищают с поверхности слизистой, обрабатывая перекисью водорода, перманганат калия, хлоргексидином и др.
- Общее лечение. Подразумевает прием антигистаминных препаратов, которые купируют общее раздражение тканей и воспалительный процесс. При сильных проявлениях и симптомах сложной степени назначается антибиотикотерапия. Также рекомендовано пройти курс витаминотерапии.
- Санация ротовой полости. Эффективное лечение кариеса, удаление патологических зубов. Для заживления ран рекомендована обработка кератопластическими препаратами, гелями и мазями.
Как лечить язвенный стоматит диетой?
Одной лишь диеты будет недостаточно для полного излечения от заболевания, но она показана в обязательном порядке для ускорения процесса выздоровления. При подобном диагнозе очень важно уделять время правильному питанию.
При стоматите рекомендованы следующие продукты: овощи, фрукты, вязкие каши, зелень, молоко и кисломолочные продукты, сыр, супы, отвары из трав, зеленый чай, мясо на пару без соли, нежирные сорта рыбы, натуральные овощные соки.
Пациентам с указанным заболеванием не рекомендовано употреблять в пищу: кислые фрукты и овощи, цитрусовые, маринованные и перченные блюда. Также не рекомендуются продукты, провоцирующие аллергию, слишком сладкие блюда, сухие и те продукты, которые могут спровоцировать механические повреждения слизистой (орехи, сухарики, сухофрукты и др.).
Химиотерапия – один из безоперационных способов борьбы с раком. Лечение основано на введении в организм больного препаратов, которые содержат токсины и яды, сдерживающие или полностью прекращающие рост злокачественной опухоли. Химиотерапия наносит громадный урон человеческому организму. В результате воздействия ядов и токсинов повреждаются и гибнут не только атипичные клетки, но и здоровые, поражается печень, почки и другие системы. Поэтому после химиотерапии человеку необходимо лечение – комплексное, профессиональное, которое поможет справиться с побочными эффектами, пойти на поправку и полностью восстановиться.

Когда показана химиотерапия?
Решение о медикаментозном лечении онкологии принимает лечащий врач, основываясь на результатах анализов и аппаратных исследований. Как правило, к химиотерапии прибегают в следующих случаях:
- Тип рака. От разновидности злокачественной опухоли, её размеров и стадии развития зависит выбор оперативного или консервативного лечения. Химиотерапия всегда назначается после хирургического вмешательства для уничтожения оставшихся раковых клеток и возможных метастазов.
- Особенности организма пациента. Если больной раком находится в преклонном возрасте и, скорее всего, не переживёт операцию, либо по другим показаниям (опухоль локализована в недоступном для операции месте, плохое общее состояние, хронические болезни), ему назначают в качестве лечения химиотерапию. В этом случае упор делается на сдерживание роста раковых клеток и увеличение продолжительности жизни человека, больного раком.
Чаще всего медикаментозная терапия онкологии назначается для профилактики метастазирования ранее удалённых опухолей, а также лечения рака крови (лейкоз, гемобластоз) и других редких видов злокачественных новообразований (хориокарцинома, рабдомиосаркома). Также химиотерапия применяется для подготовки опухоли к операции – чтобы хирург мог её полностью удалить, не оставив ни единой раковой клетки.
Какие препараты химиотерапии для каких опухолей применяются
Это 2 группы средств консервативного лечения рака – цитостатики и цитотоксины. Первые проникают в атипичную клетку, нарушают её ДНК, запуская процесс самоуничтожения. Чаще всего для лечения используются следующие цитостатики: Гидроксимочевина, Фторурацил, Циклофосфан, препараты платины.
Цитотоксины уничтожают клетки – и раковые, и здоровые, вызывая тяжёлые побочные эффекты в организме у больных раком. Среди таких препаратов выделяют несколько групп:
- антрациклины (Дауномицин, Доксорубицин, Заведос, Фарморубицин);
- блеомицины – противоопухолевые антибиотики (Блеоцин, Бленоксан);
- митозаны (Митомицин – цитотоксический антибиотик);
- препараты таргетной терапии – лекарства направленного действия (например, Авастин блокирует рост кровеносных сосудов, которые питают злокачественную опухоль).
Больше всего побочных эффектов у цитостатиков и цитотоксинов. Поэтому лечение после химиотерапии – неотъемлемая часть процесса избавления от рака. Оно позволяет ускорить восстановление клеток организма, облегчить состояние больного и улучшить качество его жизни.
Побочные эффекты химиотерапии
Рак – тяжёлое заболевание, которое требует от пациента немалых физических и эмоциональных сил для лечения. Побочные эффекты, среди которых не только физиологические, но и психологические страдания, многих выбивают из колеи, заставляя замкнуться, отгородиться от внешнего мира. Это часто приводит к ухудшению общего состояния больных раком.
Наиболее частые побочные эффекты при лечении химиотерапией:
- тошнота, рвота, диарея/запор;
- головокружение, слабость, апатия;
- нарушение координации движений;
- алопеция (выпадение волос), повреждение ногтевых пластин;
- кожные заболевания;
- лейкопения, тромбоцитопения, эритропения;
- изменение вкусовых ощущений или полная потеря аппетита;
- заболевания ротовой полости (стоматит, мукозит);
- онемение конечностей;
- проблемы с мочеиспусканием;
- кровотечения;
- неврозы, стресс, депрессия.
Это лишь небольшая часть побочных эффектов при лечении рака химиопрепаратами. Реакция организма зависит не только от его индивидуальности, но и от применяемых средств. Если больному раком назначают для лечения лекарства таргетной терапии, то проблем с ЖКТ скорее всего не будет. У таких пациентов почти не бывает тошноты, рвоты, изжоги, поносов и запоров. Также большую роль играет предподготовка к лечению, которая позволяет провести реабилитацию большинства хронических заболеваний. Это помогает избежать их обострения после химиотерапии и быстрее восстановиться.
Лечение онкобольных после медикаментозной терапии рака
Применение лекарств для купирования злокачественного процесса имеет множество положительных моментов, за исключением одного – побочных эффектов. Однако с ними можно справиться, если своевременно начать лечение после химиотерапии рака.
Его назначает лечащий врач, опираясь на результаты последних анализов, аппаратных исследований и жалобы пациента. Лечение включает в себя:
- диету;
- иммуномодуляторы;
- симптоматические лекарства;
- психологическую помощь.
Диета в пост лечении рака
Одна из распространённых реакций организма на терапию препаратами, содержащими яды и токсины – тошнота и потеря аппетита. Отказываться от еды нельзя, потому что она даёт силы для восстановления, однако рацион пересмотреть придётся.
Основные рекомендации по питанию больных раком, которые восстанавливаются после лечения химиотерапией:
- Принимайте пищу небольшими порциями, но часто. Пригласите друзей, с ними перекусить гораздо приятнее, чем наедине.
- Включайте в рацион новые продукты (предварительно проконсультируйтесь с врачом).
- Если во рту ощущается металлический привкус, замените привычные столовые приборы пластиковыми.
Рекомендации по самому рациону касаются не только продуктов, но и приготовления различных блюд:
- Готовьте на пару или запекайте пищу в духовке. Так в ней сохранится больше полезных веществ.
- Употребляйте больше белков – индейку, куриную грудку без кожи, морскую рыбу (лучше красную), рыбью икру (любую).
- Добавьте молочные продукты – сметану, творог, ряженку, йогурт, цельное молоко.
- Готовьте салаты из зелени и овощей с использованием подсолнечного, льняного, оливкового масла.
- Введите в рацион сыр, сливочное масло, яйца, бобовые.
- В качестве перекуса используйте орехи, пророщенную пшеницу, фруктовые смузи.
- Для первых блюд готовьте крем-супы и супы-пюре, в том числе из чёрных бобов и чечевицы.
- Полезны свежевыжатые овощные, фруктовые, ягодные соки.
- В качестве гарнира употребляйте каши – гречневую, геркулес, ячневую, рисовую.
В день больному раком, который проходит лечение после воздействия химиопрепаратами, нужно выпивать около полутора литров жидкости. По этому вопросу рекомендуется проконсультироваться с врачом. Если наблюдается скопление жидкости в брюшине, лёгких или плевральной полости, её количество ограничивают.
Иммуномодуляторы в пост лечении рака
Химиотерапия для организма человека представляет сильнейший стресс. Больше всего повреждается костный мозг, отвечающий за кровь. После лечения её показатели значительно ухудшаются, показывая нехватку основных компонентов – лейкоцитов, эритроцитов и тромбоцитов, из-за чего возникают лейкопения, эритропения, тромбоцитопения.
Нехватка белых кровяных телец в организме сказывается на иммунитете – он становится настолько слабым, что больной может подхватить любую инфекцию или вирус, к которым ранее был невосприимчив. Для коррекции состояния больных раком лечение после химиотерапии всегда включает препараты-иммуномодуляторы, которые стимулируют гемопоэз (процесс кроветворения в костном мозге):
- Деринат;
- Граноцит;
- Лейкомакс;
- Глутоксим;
- Ликопид;
- Галавит;
- Нейпоген;
- Дезоксинат.
Иммуномодулирующие препараты применяются для улучшения качества жизни пациентов, больных раком. Их эффективность доказана более чем 30-летней практикой применения у онкологических больных во время химиотерапии и в период восстановления.
Симптоматическое лечение
На первом месте стоит устранение или ослабление болевого синдрома у больных раком. Для этих целей применяются анальгетики, нестероидные противовоспалительные препараты. Часто их сочетают с седативными средствами и транквилизаторами. Обезболивающие назначают по схеме от слабых до сильно действующих с постепенным нарастанием эффекта. Если боль сильная или болезнь запущена (неоперабельные стадии рака, сдерживаемые химиотерапией), врач назначает наркотические анальгетики. Однако к таким средствами прибегают только в крайнем случае и на короткий срок (до 3 суток).
Лечение расстройств ЖКТ
Первое, что делает врач – устанавливает причину состояния. Тошнота и рвота возникают не только от отравления организма больного раком при лечении токсическими противоопухолевыми препаратами. Часто это происходит в результате кишечной непроходимости – механической или динамической (отёк головного мозга, гиперкальциемия). Если ничего серьёзного не обнаружено, больному раком для лечения прописывают Церукал или Дексаметазон, если они действуют слабо, могут назначаться Зофран, Навобан, Осетрон.
Запор – один из побочных эффектов химиотерапии у особо тяжёлых больных. Здесь рекомендации врача исключительно индивидуальны. Если не стоит вопрос об оперативном лечении запора, проводят поэтапную терапию:
- Очистительная или масляная клизма (на ночь).
- Перорально касторовое или вазелиновое масло.
- Слабительное – Гутталакс, лист сенны, Бисакодил.
Диарея возникает либо как функциональное нарушение, либо как психоневрологическое осложнение после химиотерапии рака. Лечение включает в себя:
- диету;
- противодиарейные препараты (Лоперамид);
- солевые растворы для восполнения водно-солевого и электролитного баланса (Регидрон);
- лекарства, которые восстанавливают микрофлору кишечника (Линекс, Бифидумбактерин, Лактофильтрум – энтеросорбент, восстанавливающий кишечную мирофлору);
- Энтеросорбенты – активированный уголь, Диосмектит, Полифепан, Полисорб и другие.
Если анализы выявляют инфекционную природу диареи, для лечения состояния назначаются антибиотики.
Печень и почки
Оба органа участвуют в фильтрации, а потому сильнее остальных поражаются при лечении от рака. Для восстановления печени сначала нужно её очистить от скопившихся в ней вредных веществ. Для этой цели применяется Легалон – препарат на основе семян расторопши. После очищения основная задача – восстановить повреждённые химиотерапией клетки печени, чтобы орган снова заработал корректно и начал выполнять свою прямую функцию – очищать кровь от вредных веществ. Для лечения используют БАДы – Эссенциале Форте, Карсил, Флор Эссенс.
С почками несколько сложнее. Агрессивное воздействие токсических/ядовитых препаратов может вызвать мочекислую нефропатию, почечную недостаточность. Для восстановления правильной работы почек применяют:
- Нефрин, Канефрон, Хофитол, Нефрофит.
- Сборы из лекарственных трав (кукурузные рыльца, почечный чай, бурачник лекарственный и другие).
Если диагностируются воспалительные заболевания почек и мочевыводящих путей, для лечения назначаются антибактериальные препараты – Нитроксолин, Фурадонин.
Кровь
При лечении рака сильнодействующими токсичными препаратами в крови наблюдается сильная нехватка компонентов. Чтобы повысить уровень лейкоцитов, назначаются витаминные комплексы, содержащие витамины группы B, в частности B9 и 12.
Аскорбиновая и фолиевая (витамин B9) кислоты, кальций + витамин D3, магний и цинк ускорят выработку тромбоцитов. Эритроциты восстанавливаются самостоятельно. Повысить гемоглобин можно с помощью витаминов B12, B9, препаратов железа.
Психологическая помощь
Для пациентов, больных раком, свойственны стрессы и депрессия, которые загоняют человека в состояние безысходности и апатии. Это прямым образом сказывается на процессе лечения и выздоровления. Помощь психотерапевта в такой ситуации необходима. Важно найти своего врача, которому можно доверять и рассказывать о своих страхах и фобиях. Это поможет больному раком вернуться к полноценной жизни в социуме.
После каждого курса химиотерапии пациент нуждается в комплексном лечении. Выполняя все рекомендации лечащего врача, больной быстрее восстанавливается, что позволяет ему не выпадать надолго из нормальной жизни.
Причины воспаления десен
Десна может воспалиться в силу разных причин. Самой распространенной из них является неправильная, нерегулярная гигиена полости рта. Скопление зубного налета и активное размножение патогенной флоры в результате этого приводит к воспалительным реакциям. Отказ от использования ополаскивателей и зубной нити, щетка с неподходящей щетиной — все это приводит к тому, что в межзубных промежутках остаются частицы еды, которые являются питательной средой для микроорганизмов.

Скопление мягкого налета в дальнейшем приводит к формированию твердых зубных отложений — зубного камня. Он способствует размножению бактерий, а острые края образований травмируют мягкие ткани, провоцируя реактивное воспаление.
Усугубить ситуацию могут и другие факторы:
- общее ослабление защитных сил организма: при системных заболеваниях, перенесенных операциях и инфекциях;
- снижение местных защитных сил в результате травмы: повреждение может быть связано с применением щетки с жесткой щетиной, наличием ортопедических и ортодонтических конструкций, острых краев пломб и коронок зубов;
- ослабление тканей в результате химического или термического ожога;
- нехватка витаминов D и группы В, а также других микронутриентов: это может быть связано как со скудным рационом, так и с нарушениями процесса усвоения витаминов и микроэлементов из пищи при болезнях желудочно-кишечного тракта;
- эндокринные патологии: сахарный диабет, нарушения функции щитовидной железы;
- вредные привычки: курение, употребление алкоголя;
- прием некоторых препаратов: оральных контрацептивов, средств для нормализации артериального давления, антидепрессантов, антибиотиков и пр.
Если воспалились десны, важно выяснить причины состояния. Обращаясь к стоматологу, расскажите ему об известных вам заболеваниях, перенесенных вмешательствах и полученных травмах. Устранение причины поможет предупредить рецидив заболевания в будущем.
Виды воспалений
Выделяют два вида воспалительных процессов в области десен — гингивит и пародонтит. Гингивит — поверхностное воспаление десен, при котором в патологический процесс не вовлекается зубодесневое соединение. Обычно речь идет о воспалении сосочков десен между зубами, при этом заболевание не опасно для самих зубов: оно не провоцирует их подвижность. Гингивит классифицируется следующим образом:
- десквамативный: характеризуется выраженной краснотой и заметным слущиванием верхнего слоя тканей воспаленной десны;
- гипертрофический: для этого вида характерно увеличение размеров зубодесневых сосочков, их цвет может варьироваться от красного до синюшного. Степень тяжести определяется объемами разрастания десны — она может закрывать более половины высоты коронок зубов. Часто встречается у подростков, беременных женщин;
- атрофический: в отличие от гипертрофического, этот вид гингивита характеризуется уменьшением объема тканей десны;
- язвенный: этот воспалительный процесс отличает наличие сильного зуда и появление язв на деснах;
- острый некротизирующий: записан в МКБ отдельно. Причиной такого воспаления выступает бактериальная инфекция. Заболевание сопровождается отмиранием тканей межзубных сосочков;
- острый катаральный: это один из самых распространенных видов гингивита, для которого характерны краснота, отечность и кровоточивость десен.
Отсутствие своевременной помощи может повлечь переход острого воспаления в хроническую форму, а также привести к развитию пародонтита. Пародонтит отличается от гингивита тем, что в воспалительный процесс вовлекаются глубоко расположенные ткани, связывающие корни зубов и костную структуру. При этом десна может отслаиваться от зуба, формируя зубодесневой карман, где скапливаются остатки пищи и мягкий налет, что усугубляет ситуацию. Осложнениями пародонтита являются гнойные процессы и подвижность зубов с высоким риском их выпадения.
И гингивит, и пародонтит могут быть локальными и генерализованными. В первом случае воспаление ограничивается определенным участком, во втором — охватывает все зубы челюсти. Местное ограниченное воспаление чаще всего связано с травмой, общее — с действием других неблагоприятных факторов.
Основные проявления и симптомы
Распознать воспаление десны несложно. Могут появляться следующие симптомы:
- краснота, отечность десен;
- повышенная чувствительность мягких тканей;
- кровоточивость, связанная с ослаблением мелких кровеносных сосудов;
- характерная рыхлая поверхность десен;
- неприятный запах изо рта.
Есть и специфические проявления: при запущенном пародонтите появляются гнойные выделения, может подниматься температура тела. При язвенном гингивите заметны изъязвления на поверхности мягких тканей. Атрофический гингивит может привести к обнажению шеек зубов и появлению повышенной чувствительности к холодной и горячей пище.
Особенности диагностики
Если на десне наблюдается воспаление, необходимо обратиться к стоматологу. Лечением заболеваний пародонта занимается пародонтолог, однако диагностировать многие воспалительные заболевания десен и оказать первую помощь может стоматолог-терапевт. Диагностика включает в себя несколько основных методов:
- Визуальный осмотр. Врач оценит внешнее состояние десен, а также может обнаружить причины воспаления: кариозные полости, трещины и сколы эмали, неправильно установленные конструкции.
- Опрос: специалист соберет анамнез, задаст вопросы об образе жизни, перенесенных заболеваниях, общем состоянии здоровья.
- Инструментальные исследования. При наличии пародонтальных карманов обязательно измеряется их глубина, для этого применяется зондирование. С помощью пинцета врач определит подвижность зубов.
- Рентгенография, ортопантомография. Эти методы применяются для определения степени тяжести пародонтита, глубины патологического процесса. Врач также может убедиться в отсутствии или наличии осложнений гнойных процессов, например периодонтита.
Иногда целесообразно выполнение бактериологических посевов, чтобы определить, какой возбудитель спровоцировал воспаление. Метод предусматривает выявление чувствительности к антибиотикам.
Методы лечения
Схема лечения десен разрабатывается индивидуально, в зависимости от выявленного заболевания, общего самочувствия и степени выраженности патологии. Есть несколько методов терапии, которые можно условно разделить на местные и системные способы воздействия.
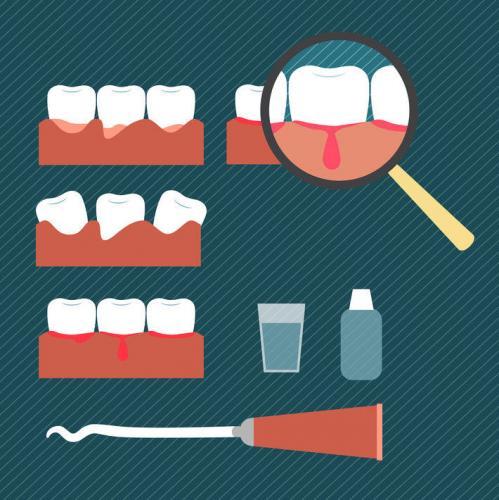
Полоскание рта
Стоматологи приветствуют полоскание полости рта как способ профилактики заболеваний, но средства, используемые в лечебных целях, отличаются по составу и действию. Полоскание позволяет решить ряд задач: удалить остатки пищи и мягкий зубной налет, уменьшить выраженность неприятных симптомов, помешать болезнетворным организмам размножаться. Лучше использовать аптечные средства, чем готовить растворы самостоятельно. Врач может назначить один из следующих растворов:
- на основе хлоргексидина;
- на основе растительных противомикробных компонентов;
- препараты с добавлением этилового спирта: используются с осторожностью, только в разбавленном виде.
Самостоятельное приготовление растворов сопряжено с определенными сложностями: труднее рассчитать дозировку и обеспечить нужную концентрацию веществ, хранить готовое средство не рекомендуется — каждый раз придется готовить свежую порцию. С учетом частоты полосканий до 4−6 раз в сутки, выполнять последнюю рекомендацию будет непросто. Однако иногда воспользоваться отварами трав можно: применяются ромашка, календула, шалфей, кора дуба. Важно помнить, что на растительные компоненты возможны аллергические реакции, а кора дуба при длительном применении может вызывать изменения оттенка эмали зубов. Также нужно согласовать применение выбранного средства с врачом.
Местные средства: мази, гели
Если полоскание предусматривает краткосрочное воздействие на ткани, то нанесение мазей и гелей позволяет добиться более продолжительного воздействия. Большинство аптечных средств не обладают выраженным системным действием. Такие лекарства от воспаления десен бывают нескольких видов:
- противовоспалительные: в их состав входят антибактериальные препараты, антисептики, такие как метронидазол, хлоргексидин и пр. Они призваны остановить размножение болезнетворных бактерий и уничтожить их;
- заживляющие и ускоряющие регенерацию: основываются на регенерантах и репарантах в составе, стимулируют процесс восстановления нормальной структуры тканей;
- противогрибковые: это специфические средства, используемые в стоматологической практике реже. Они применяются в случае диагностирования грибковой или сочетанной инфекции, с которой связано воспаление десен;
- обезболивающие: некоторые мази содержат лидокаин или другие местные анестетики, которые позволяют эффективно справиться не только с болью, но и с зудом, а также повышенной чувствительностью.
Большинство средств являются комбинированными: сочетают в себе сразу несколько компонентов, что позволяет упростить и ускорить процесс лечения.
Зубные пасты
Зубные пасты не являются самостоятельным способом лечения воспалительных заболеваний десен. Однако во многих случаях целесообразно использовать их дополнительно к основному курсу терапии. В состав паст могут входить следующие компоненты:
- экстракты трав с противовоспалительным и иммуномодулирующим эффектом: экстракты ромашки, шалфея, прополиса, эхинацеи и пр.;
- минеральные соли;
- противокариозные компоненты;
- гексэтидин — антисептик.
Абразивные частицы в таких пастах отсутствуют или имеют крайне малые размеры. Это позволяет мягко очищать зубы без травмирования поверхности эмали и мягких тканей. Использовать противовоспалительные зубные пасты на постоянной основе не рекомендуется, их можно применять до 4−6 недель.
Препараты системного действия
Чем именно медикаментозно лечить воспаление десен, порекомендует врач. В некоторых случаях местного воздействия недостаточно, и специалист может назначить лекарственные средства для приема внутрь. Основные группы препаратов:
- Антибактериальные препараты. Используются при генерализованных формах воспаления, обычно при пародонтите. Антибиотики широкого спектра действия применяют при неуточненной инфекции, узкого — при выполнении определенных бактериологических исследований и наличии точной информации о возбудителе патологии.
- Противогрибковые средства. Применяются в случае грибковой инфекции полости рта.
- Иммуномодуляторы. Врач может порекомендовать их как самостоятельное средство или в составе комплексной терапии.
- Антигистаминные лекарства. Позволяют снять отек, купировать аллергические реакции, предупредить возникновение нежелательных реакций на другие лекарственные средства.
В качестве дополнения к основному курсу лечения может быть назначен прием витаминно-минеральных комплексов.
Лечебно-профилактические мероприятия в клинике
Если десна воспалилась после лечения зуба, установки коронки или другой конструкции, можно обратиться к своему лечащему врачу. Во многих случаях коррекция пломбы или коронки, шлифовка и полировка позволяют устранить причину воспалительной реакции. В случаях, когда воспаление возникает не сразу после стоматологических процедур или реакция генерализованная, необходимо посетить пародонтолога. Что может порекомендовать врач? Возможные варианты:
- Профессиональная гигиена полости рта. Чистку зубов у гигиениста дважды в год необходимо проходить даже здоровым людям. При остром воспалении процедуру придется отложить, но после того как болезненные симптомы утихнут, важно избавиться от зубного налета и камня. Сегодня широко применяется ультразвуковая чистка для устранения твердых зубных отложений, а также метод Air Flow для ликвидации мягкого налета.
- Физиотерапия. Есть несколько видов физиопроцедур, помогающих закрепить результаты основного курса лечения:
- дарсонвализация: ее используют при отсутствии гнойных процессов. Воздействие на ткани токами высокой частоты позволяет улучшить кровоснабжение и скорее справиться с недугом;
- электрофорез: метод сочетает в себе воздействие тока и применение лекарственных препаратов. Могут быть использованы растворы витаминов для укрепления сосудистой стенки, улучшения кровотока;
- массаж: воздействие на ткани выполняется путем применения вакуумного аппарата. Это необходимо для улучшения кровотока и оттока лимфы, устранения отечности.
Обычно курс физиотерапии состоит не менее чем из 5 сеансов.
Способы профилактики
Чтобы свести к минимуму риск воспаления десен, важно пользоваться подходящей зубной пастой и щеткой, а также не отказываться от применения зубной нити. Дважды в год рекомендовано проходить профессиональную гигиену. Ее можно сочетать с плановыми осмотрами у врача-стоматолога. При выявлении заболеваний зубов необходимо как можно скорее приступить к их лечению.
Если недуг уже проявил себя, важно правильно подбирать средства от воспаления десен. Многие пациенты прибегают к народным методам лечения: полосканиям солевыми и содовыми растворами или отварами лекарственных трав. Но важно помнить, что некоторые способы не только малоэффективны, но и таят в себе опасность. Так, при воспалительных процессах любого типа следует избегать прогревающих процедур, использования настоек на спирту, средств, которые могут вызвать ожог слизистых.